日米歯科技術は"メジャーと高校野球"の差
プレジデントオンライン / 2019年5月1日 11時15分
■テクノロジーの発展で、治療はここまで進化
歯科医療が高齢化の進展やデジタル化の影響を受けて大きく変わろうとしている。これからの歯の治療はどうなるのか。歯科医療メディアを運営する「ホワイトクロス」代表・赤司征大氏に、現在の全体像を聞いた。
まず、ニーズの変化だ。かつては虫歯を削って穴を詰めるなどの治療が中心だった。それが学校での歯磨き指導や、80歳で自分の歯を20本以上残すのが目標の「8020運動」、予防歯科の浸透などの効果があり、近年、子どもを中心に虫歯は急減している。
「今後、虫歯の減少が見込まれる一方で、すでに急増しているのが歯周病。その予防・治療のウエートが高まっています。また近年になって、その歯周病が失明やがん、認知症など、さまざまな病気や症状と関係していると論じる研究論文が、世界中で同時多発的に発表されています。口腔と全身の健康との関わりが注目されています」
そして治療における最近の傾向が、「エビデンス重視」だ。歯科治療には、経験に基づく治療と、エビデンスに基づく治療の2つがあるという。
「日本の歯科治療は、匠の技から発達した流れがあり、半世紀ほど前から『名人』の下で若手が学ぶようになり、その流れは現代でも引き継がれています。一方で近年、欧米などで学んで帰る歯科医が増え、論文に基づく科学的見地に目が向くようになりました。どちらも大事な要素ですが、最近は経験にエビデンスを織り込んで治療を行う歯科医が徐々に増えています」(赤司氏)
さまざまな潮流がある歯科治療。その中で特に目を離せないのが、テクノロジーの発展である。赤司氏によれば、「歯科治療は使う器具や材料の発達とともに進化する世界」であり、近年、機器のデジタル化が進んでいる。
代表的な機器のひとつが、マイクロスコープだ。対象を3倍から30倍程度にまで拡大でき、肉眼では見えない虫歯や、暗くて狭い歯の根の部分が確認可能に。従来の経験と勘で行う治療から、さらに精度が向上した。
「世界で最もマイクロスコープが浸透しているのは日本ではないでしょうか。もっぱら特定の治療に用いる欧米に比べ、日本人の歯科医師は使い方をいろいろと工夫する傾向があり、最近は歯科衛生士が歯石を取るときに活用するクリニックもあります」(同)
また、口の中にペースト状のものを入れる歯の型取りに代わり、光学スキャナ-で口腔内のデータを取って、高画質で再現する方法が生み出された。詰め物や被せ物などの技工物は、そのデータをもとにCAD/CAMシステムによって設計・加工される。
「歯科医院の診療室に設えたデジタルデバイスと、歯科技工のプラットフォームがつながることで、技工物の完成までの手間がかなり省けるようになりつつあります。今後、一般的な歯科技工は自動生産化が進み、ハイエンドな治療を望む患者さん向けに、歯科技工士が匠の技で対応するという二極分化していく流れにあります」(同)
■AIで歯科医不要の時代は来るのか?
歯科治療はどのような進展を遂げるのか。赤司氏は「医科との連携強化」「ビッグデータの活用」を予測する。
「これから歯科医院に歩いてこられなくなり、入院あるいは自宅で介護を受けるようになる高齢者の割合が高まります。最後まで自分の口から食べられるという生活の質を保つため、日ごろから口腔ケアなどを施す必要があり、歯科医は食べる力全体を見る『口腔医』としての役割も求められていくでしょう。すでにリハビリテーション科で口腔ケアに力を入れ、歯科衛生士が病棟を回ってケアする病院もあります。
そして、歯科治療は歯科医によって治療計画が比較的ばらばらですが、歯や顎関節などの包括的なデータに基づいて、AIによって治療計画や手法を補助するツールが現れてくるかもしれません。それによって治療の『最適解』が共有されていく可能性もあります」
歯科治療には近い将来、AIやIoTの活用が当たり前になるだろう。しかし、マイケル・オズボーン博士の論文「未来の雇用」では、歯科医はAIに取って代わられる可能性が最も低い仕事に分類されており、赤司氏も「歯科医がAIに取って代わられることは考えにくい」と見る。無人の治療室で、AIが指令してドリルの付いたロボットアームが動き回り、歯科治療が完了する――。そんな世界はSF小説の中だけの話なのかもしれない。
マイクロスコープ 石井歯科医院●石井 宏
■専門医の治療なら完治率9割以上
「アメリカで歯内療法を学んだとき、知識や技術が日本とはメジャーリーグと高校野球ぐらいの差があることを知って、ショックを受けました」
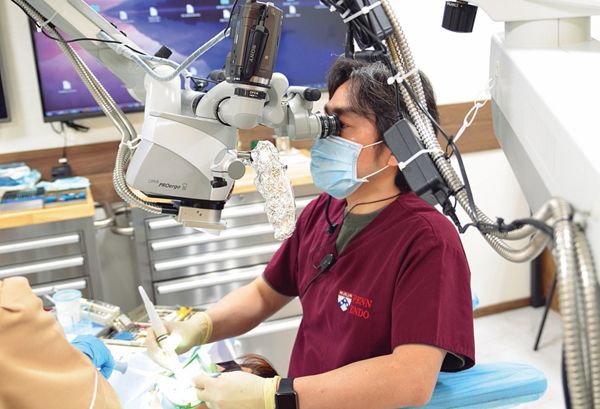
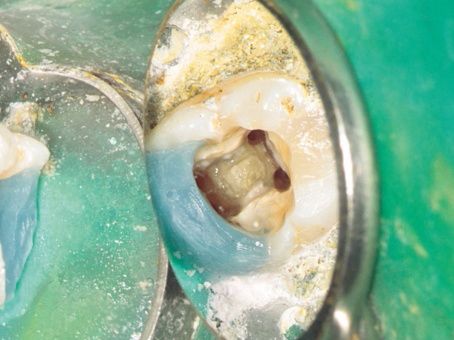
そう語るのは、歯内療法の専門医・石井宏氏だ。歯内療法とは、根管と呼ばれる歯の内部に関する治療。虫歯が進行すると細菌が根管内に感染し、それが歯の根に達した場合、炎症(根尖性歯周炎)を起こす。それを治して再度の感染を防ぐため、根管内を洗浄し、中に詰め物を施していく。しかし根管は入り組んだ形態をしているため、細菌を除去するのは簡単ではない。
そこで治療の大きな助けになるのが、マイクロスコープ(顕微鏡)だ。歯を最大で30倍程度まで拡大できる機能を持ち、肉眼では見えなかったものが確認できるようになった。
「マイクロスコープは20年ほど前にアメリカで、歯学部を卒業した後の専門医教育で使われ始めました。導入前は根管の中が見えないため、細い針状の器具で、『このへんかな』と経験と勘で削るしかありませんでした。それがマイクロスコープがあると歯の中を拡大して治療ができる。感染源を見落とすことが減り、より正確にミスのない処置ができるようになりました」
石井氏は開業医として働いた後、2年間、米ペンシルベニア大学で歯内療法を学んだ。冒頭の驚きを覚えたのは、その頃だ。
「初めて神経を抜く歯の場合、アメリカの専門医なら完治率が9割から9割5分です。それに対して健康保険医療データなどをもとに分析すると、日本における完治率は5割程度と言われています。つまり半分の人は、同じ歯がまた炎症を起こしてしまうのです」
では、マイクロスコープがあれば完治率があがるのかといえば、そうとは限らないという。医師によっては、歯の中がよく見えることでかえって、掃除しにくい部分の周囲をどんどん削ってしまう。結果、薄くなった歯が割れ、抜歯することになった……という話が歯科業界ではまことしやかに流れている。
「一番大事なのは、治療する歯以外のところをシート状のもので被うなどして、歯の中を無菌状態にすること。専門医であれば、どのレベルの処置をすれば、どのくらい細菌が減るかをきちんと理解しています」
石井氏が治療に当たるのは、1日4人。1人の患者の治療時間はおよそ90分で、ほとんどが2回で治療を完了する。その理由は、「治療は短いほどいい。治療が長期にわたるとそれだけ口腔内が外気にさらされ、細菌が入るリスクが高まる」からだ。奥歯1本の治療に15万円ほどかかるが、客足は遠のかない。
そして石井氏は、毎年8人限定で、自分が学んだアメリカ仕込みの専門教育をほかの歯科医に伝授している。ライバルを増やすことにはならないのか。
「日本とアメリカの差を知ってしまった以上、ほかの歯科医にも伝えるべきだと思いました。競合が増えるというより、私にとって歯内療法はブルー・オーシャン。世間で認識が深まれば、『専門的な治療を受けたい』と望む人も増えるでしょう」
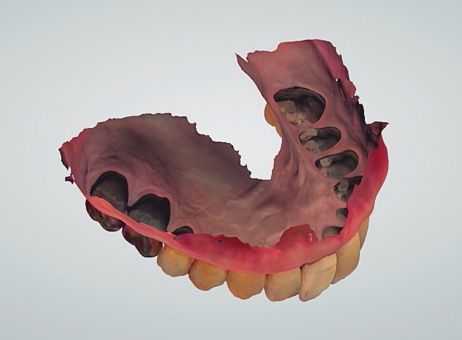
口腔内スキャナー サクラパーク野本歯科●野本秀材
■温かい型取り材の不快感から解放
「噛んだままじっとして」と歯科医が生温かいペースト状のものを口に流し込む。歯医者でおなじみの風景だ。これまでは詰め物をつくる際、歯の型取りに石膏を入れて模型を製作し、それを参考に歯科技工士が手作業で仕上げていた。その旧来の方法が口腔内スキャナーの登場によって、一変しようとしている。

前から存在したスキャナーが、日本で広まりだしたのはここ2年ほどのこと。いち早くスキャナーに注目し、4年前から研究論文を発表していたのが、歯周病専門医である野本秀材氏だ。
「まず口の中をスキャニングしたデータを技工場へ送り、材料から削り出す方法(ミリング)で、詰め物や被せ物などの技工物を製作します。従来の方法も改良を重ねましたが、50ミクロンほどの誤差が生じます。歯の世界ではそれよりも少ないほうが理想的で、スキャンでできる技工物の誤差は30ミクロン以下。より精緻に完成します」
スキャナーの利点は、正確さだけではない。患者が型取りの不快感から解放されることもメリットだ。型取り材は口に入れたら数分間は我慢しなければならない。特に高齢者はつらく、材料が柔らかいうちは、喉に流れると窒息のリスクもある。それがスキャナーなら2分程度口を開ければ、スキャン完了。途中で口を閉じても、スキャンを再開すれば、画像がつながるようにデータ処理してくれる。
「また型取り後の材料や模型など、医療廃棄物を出さないので環境に優しい。歯科技工士にはスキャニングデータを送信するだけでよく、物流も減ります。患者さんが感染症にかかっていたとき、型取りから感染源を拡散するリスクもありません」
スキャニングは、このほかにもいろいろ応用できる。たとえばインプラント治療では、施術前にCTで撮影して、顎の骨の状態や神経の位置を確認。それをスキャナーの画像と重ね合わせれば、サージカルガイド(ドリルを固定するため、歯に装着する安全装置)を設計・製作できる。また術後、口腔内をスキャンすることで、事前の計画とどれだけ誤差があるか、簡単に把握することも可能だ。野本氏のクリニックでは、スキャニングだけなら3000円で受診できる。
野本氏は、今後の展開をどう見るか。
「期待したいのは、3Dプリンターの活用です。金属や樹脂など、多くの材料に対応できる3Dプリンターは、材料を積層して作るので削り残りが出ず、溶かして再利用できます。まだ日本に数台しかありませんが、金属専用の3Dプリンターは、データを打ち込むと450ユニットの技工物を一気に加工する。将来的には精度もミリングの製法を凌ぐかもしれません」
便利になる一方、歯科技工士の仕事が失われるのでは……と不安にならないだろうか。しかし今、歯科技工士は低賃金と長時間労働によって、20~30代の離職率が約7割と言われ、人数が激減している。オフィスでパソコンを操り、製作は機械ということになれば、なり手が増え、歯科技工士不足問題の解消につながる可能性も高いのだ。
CAD/CAM 西新宿歯科クリニック●草間幸夫
■詰め物なら最速7分で加工完了
虫歯を削ったその日は、歯型を取ってプラスチックの仮歯を入れる。後日、セラミックの詰め物や被せ物などの技工物を装着。これが従来の歯科治療の工程だった。しかし、最近は1日で終わる治療法が広がってきた。この短時間治療法を実現したのが、ドイツ発のセラミック医療システム「セレック」だ。
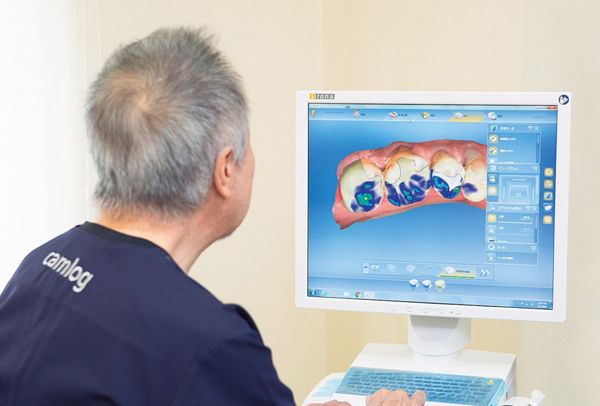
セレックによる治療の流れは、まず光学センサーの3Dカメラで歯型をスキャン。それをCAD/CAMで画像処理し、技工物の3Dを設計する。データは横幅70センチの小さな切削装置に送信され、セラミックのブロックから技工物を削り出していく。
「多忙なビジネスパーソンには最適です」と話すのは、西新宿歯科クリニック院長の草間幸夫氏だ。20年近く前からセレックを導入し、インターナショナルトレーナーの資格を持つ。

「画像編集は3分もかかりません。削り出しは自動で、簡単な詰め物なら最速で7分、被せ物なら12~15分で加工できます。また、セラミックのブロックには色がグラデーションのタイプもあり、歯の色に合わせてどの部分を削るか、調整可能です」
時間節約は当然ながら、接着も短時間治療の利点だ。セラミックの技工物のよさは、長期安定的に接着すること。銀歯のように時間とともに接着が悪くなり、隙間が空いてまた虫歯になるということが起きにくい。
「ところが今日歯を削って、来週、技工物をセットする場合は、仮歯をセメントでつける必要があります。すると唾液に含まれるムチンというたんぱく質がついて接着力が落ち、セラミックのよさが台なしになってしまう。その点、仮歯なしですぐにつければ、接着が万全になります」
草間氏のクリニックでは、セレックの詰め物は6万円から、被せ物は8万円からが目安だ。また、セレックは長期間かかる歯列矯正でも、威力を発揮する。ワイヤー矯正で目立ちたくない場合には、マウスピースを使った「アライン矯正」という選択肢がある。少しずつずれたマウスピースを何十段階も作り、歯を25ミクロン程度ずつ動かし、約2週間ごとに替えていく。こうした段階的なマウスピースは、石膏模型よりもデータで設計したほうが精巧にできるのだ。
今までバージョンアップを重ねてきたセレック。長年使う草間氏いわく、「どんどん使いやすくなっている」。詰め物・被せ物は即日治療が常識になる日は、遠くないかもしれない。
内視鏡 東京医科歯科大学大学院●戸原 玄
■リハビリで胃ろうが抜けた例も
東京医科歯科大学大学院・戸原玄准教授の一番の「武器」は、喉の内部を観察する内視鏡だ。戸原氏が専門とするのは、摂食・嚥下リハビリテーション。「食べ・飲み・飲み込む」機能が低下している患者の機能回復をめざす分野だ。
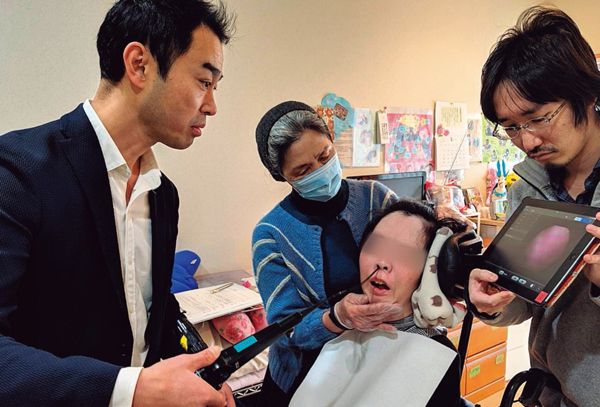
喉を内視鏡で検査することが多いのは、主に耳鼻咽喉科。歯科医がなぜ喉を診るのかと疑問に思うかもしれない。実は今、嚥下障害によって誤嚥性肺炎を起こす高齢者が多いのにもかかわらず、耳鼻咽喉科だけでは日本全国の在宅でのリハビリのニーズに対応していけるだけの人的リソースが足りていない状況だ。また近年、咀嚼機能の回復や口腔ケアの徹底がその予防につながることが判明した。そこで歯科特有の咀嚼機能回復についての理解・技術を持ったうえで、嚥下にまで対応できる「口腔医」が求められているという背景がある。
この必要性にいち早く気づいた戸原氏は、約15年前から主に訪問診療で摂食・嚥下障害の患者の状態を見極め、それに合ったリハビリを実施するようになった。これによって多くの患者が食べる力を取り戻し、なかには胃ろうが抜けた人もいるという。
「5種類ほどの食べ物を用意して患者さんに食べてもらい、きちんと飲み込めているかを内視鏡を使ってチェックします。そして患者さんの状態に合った食べ物の種類や粘度を特定し、それを使って少しずつ食べる練習をしてもらいます」
咳き込むなどの自覚症状はなくても、実は喉に食べ物が引っかかっていたり、肺に入り込んでしまっていたりするケースは少なくない。外から見ただけではわかりにくいゆえ、内視鏡の検査が必要になる。
■探すのは「歯以外で着手できるところ」
「内視鏡の操作そのものは、特別難しくありません。難しいのは、リハビリの方向付けですね。かかっている病気の状況、薬の服用状況、家族との関係、本人のやる気、スタッフの理解や協力度など、いろんな要素を総合して考えます。また患者さんの食べる機能が、回復途上なのか、下降途中なのか、どの位置にあるのかによってもリハビリ内容は変わってくるので」
最近はエコーを使って喉付近や舌の筋肉の質・量を確認し、弱っている部分をピンポイントで特定できるようになってきた。この場合は弱った筋肉を鍛えるためのリハビリメニュー(口を大きく開けるエクササイズなど)が組まれる。
歯科医である戸原氏だが、リハビリは「歯以外で着手できるところから探す」ことを心がけているという。
「たとえば、『座っている時間を増やしましょう』という簡単なアドバイスをすることがあります。最近、食べる力は、体幹の筋肉や首の太さが関係しているということがわかってきました。寝た状態で過ごす時間が多い人は体幹の筋肉が弱っているため、まずは座って重力に抵抗する力をつけてもらう。そうすると、いつの間にか食べられるようになっている患者さんが多いんですよ」
戸原氏は「こんなシンプルな指導にたどりつくまで、15年もかかりました」と笑う。歯科医のように見えない歯科医は、領域が広がっていく歯科医療の最前線を走っている。
----------

1981年、岡山県生まれ。東北大学歯学部卒。UCLA MBA取得。歯科医師として診療に従事しながら、中小企業診断士として歯科医療法人の業務改善を行う。2015年、WHITECROSSを起業。
----------
(Top Communication、山田 由佳 撮影=大崎えりや、研壁秀俊 写真提供=株式会社ヨシダ)
外部リンク
この記事に関連するニュース
-
“治療の繰り返し”で歯が無くなる恐怖「歯医者の治療は逆効果」は本当なのか
日刊SPA! / 2024年9月23日 15時54分
-
エミウムの歯科技工基幹業務クラウド『エミウム クラウド技工』、大手口腔内スキャナーメーカーのデータ管理ソフト『Medit Link』とのAPI連携を開始
PR TIMES / 2024年9月4日 12時40分
-
虫歯治療をしたら「1万円」かかりました。友人は同じ症状で3000円だったらしく、金額差が気になります。
ファイナンシャルフィールド / 2024年8月30日 4時40分
-
ネット注文でAIデザインからミリングまでスムーズに 歯科補綴物AIデザインソフト「FinalTouch(TM)」日本でのインレーデザイン受注開始
@Press / 2024年8月29日 10時45分
-
【新刊情報】歯の悩みがなくなるドイツ式入れ歯 「インプラント」ではない「テレスコープ義歯」とは 9月4日発売
PR TIMES / 2024年8月28日 11時45分
ランキング
-
1意外と熟睡できる パイプ椅子で“簡易ベッド”作る方法 警視庁が解説
オトナンサー / 2024年9月25日 22時10分
-
2「息吸ってるだけで『空気税』とか言い出しそう」東京23区の“家庭ゴミ有料化”報道に怒りの声も…“ゴミ袋1袋75円”の八王子市では確かな手ごたえ「市民の意識があがった」
集英社オンライン / 2024年9月25日 17時49分
-
3「トライアル」の人気商品に異臭…… 約270万本回収「心よりお詫び」
ねとらぼ / 2024年9月25日 18時17分
-
4痩せたい方こそ毎日の習慣に!ダイエットに効果的なストレッチ7選【専門家監修】
ハルメク365 / 2024年9月25日 22時50分
-
5「タウリン」の摂取量が多い人ほど膝の伸展筋力が増加…立つ、座る、歩くに関係
日刊ゲンダイDIGITAL / 2024年9月25日 9時26分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください










