「コロナでの医療崩壊」が叫ばれたとき、なぜ一般病棟もICUも患者数は減っていたのか
プレジデントオンライン / 2021年1月15日 15時15分
※本稿は、渡辺さちこ、アキよしかわ『医療崩壊の真実』(MdN)の一部を再編集したものです。
■コロナ第1波の昨年春、病床の状況はどうなっていたか
新型コロナウイルスの感染拡大よりも以前から抱えていた、日本特有の医療崩壊の危機──。その背景と経緯をデータで探り、顕在化してきたのは、日本の医療の偏った現実でした。
・非常に長い入院期間
・その状況でも76%と低いベッドの稼働率
・治療や検査がないのに病院のベッドで食事をとるだけの「素泊まり入院」
・海外諸国と比較して「日帰り」が可能な医療が入院で行われている状況
こうした日本医療の不均衡が、結果として医療の質を下げ、医療費を上げているなら、「医療の価値(質/コスト)」を著しく下げてしまっている状況といえます。
これはベッドが足りないなどという話よりももっと深刻で、コロナ危機が落ち着いてからもずっと存在し続ける、根深い「医療崩壊の危機」があることを浮かび上がらせたのです。
なぜ世界の中でも医療レベルが高いという評価を受ける日本で、このようなボタンのかけ違いのような「需要と供給のミスマッチ」が起きているのでしょうか。その原因を探っていくためには、データを用いてこの問題を深く掘り下げ、新型コロナウイルスを受け入れた医療体制にもう一度目を向けていくことが必要です。それにより問題の本質に近づけるかもしれません。
緊急事態宣言という異常事態で医療機関が混乱に陥る中、重症や中等症の患者に対して、適切な治療体制が提供できていたか。あるいは、軽症の患者に対しては、その症状に合った対応だったか──。
コロナ第1波の2020年4月から5月に起きていた実態とは。ここでも客観的なデータを深掘りすることで、日本の医療提供体制の脆弱な部分が浮き彫りになってきました。
まず、新型コロナの脅威が本格的に押し寄せてきた4月、医療機関がどのようなダメージを受けていたのかを分析していきましょう。実際に「病床が足りなくなる」という医療崩壊に繋がるような兆しが現れていたか否かが見えてくるはずです。
■コロナ禍以降、すべての一般病棟の稼働率が低下した
図表1をご覧ください。これは543施設を対象に、コロナ患者受け入れ有無別で、一般病棟の稼働率の推移(2月から5月)をみたものです。それぞれの棒グラフは、この時期の全国の急性期病院の稼働率を俯瞰するとどのような状況だったのかが一目できるよう、5つに分けた稼働率ごとの施設数割合を示しています。
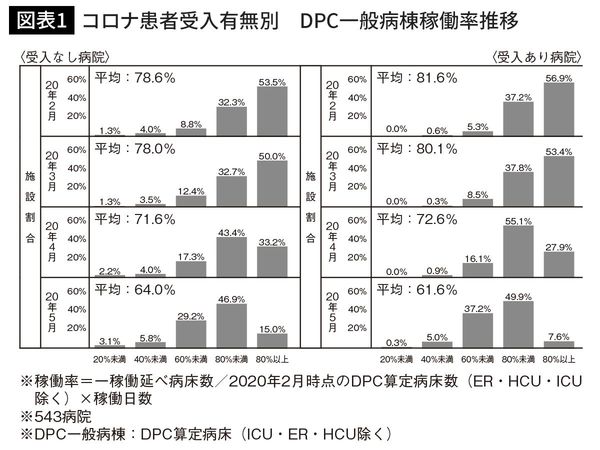
コロナ患者を受け入れた病院(右列)では、2月時点で一般病棟が8割以上稼働している病院が57%(2月の平均稼働率は82%。冬季は感染症患者が増えるため年平均より高い稼働率)でしたが、4月になると8割以上の稼働が28%(同73%)、5月は8%(同62%)まで落ち込んでいます。3月から4月にコロナ患者が急増する中で、主に中等症や軽症の患者の受け皿となっていた一般病棟の稼働率が大きく落ち込んでいたのです。
さらにこのデータで注目すべきは、この傾向はコロナ患者を受け入れていない病院(左列)でも同様に起きていることです。2月には8割以上稼働していた病院は54%ありましたが、本格的なコロナ禍に陥った4月には33%になっています。平均稼働率で見ても、2、3月が78%だったのに対して、4月に72%、5月には64%と大きく落ち込んでいます(%数字は小数点以下四捨五入)。
■コロナは本来の医療ニーズを顕在化・適正化した
コロナ受け入れ病院と同様に、コロナ患者を受け入れなかった病院での一般病棟の落ち込みは、コロナ以外の感染症患者の減少、予定手術や検査の延期、国民のコロナ感染を恐れての受診控え、さらに国民が診療所へも受診を控えたことによる診療所から病院への紹介患者数減(急性期病院の新患の多くは周辺医療機関からの紹介患者であるため)などが考えられます。
なぜなら、一般国民は、コロナ患者を受け入れていない医療機関の区別がつかないことから、一律同様の受診行動となったと推察されるからです。また、受け入れていない病院にとっても、一般外来や救急搬送でいつコロナが疑われる患者が来院するかわからないため、予定入院を延期した可能性があります。
ここで重要なポイントは、患者の減少はコロナ禍だけに留まらない点です。afterコロナになってもこの傾向が一部続く可能性が高いということです。マスク着用や手洗いの徹底などによる衛生環境の向上は、afterコロナで少し緩んだとしても、一度身についた習慣はある程度は持続するでしょうから、コロナ以外の感染患者の減少は今後も続くでしょう。
さらに、以前は軽症でも自己負担が少ないため気軽にコンビニ受診のように病院にかかっていた患者も不要不急の判断をする行動が身につき、モラルハザード的受診はafterコロナでも控える傾向が続くと考えられるからです。
つまり、コロナは本来の医療ニーズを顕在化・適正化し、結果的に、需要と供給のミスマッチを改善の方向に導いていくと考えられるのです。
■「感染症病床を持たないコロナ受け入れ病院」の病棟稼働状況の変化
次にデータを使ってさらに深掘りしていきましょう。コロナ受け入れ病院は、感染症病床を保有していればもちろんその病床でコロナ患者を受け入れますが、感染症病床の整備がない、または足らない場合は、通常の急性期患者を受け入れるために用いる一般病棟でコロナ患者を受け入れていました。その際、院内感染を防ぐため、「一般病棟」をどのように利用していたのでしょうか。そして、それが稼働率にどのように影響していたのでしょうか。
図表2をご覧ください。この図表では、コロナ患者の受け入れ前後で、一般病棟の稼働状況がどう変化したのかを、時系列で見ていき、おおよそどのようなパターンでコロナ患者を受け入れていたかを探っています。
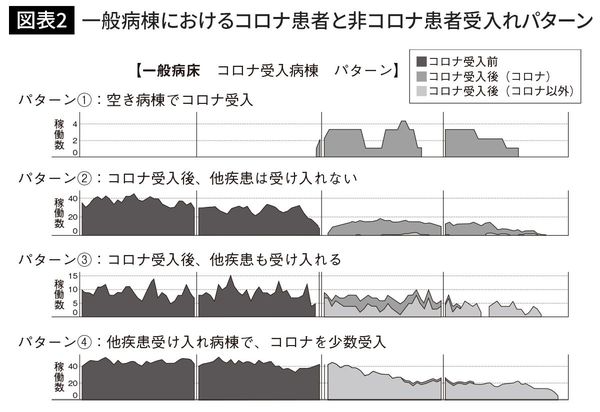
まずは図表の見方を説明します。コロナ患者の受け入れパターンは大きく4つあり、それぞれのパターンで縦軸は稼働数を、横軸は時間の推移を示しています。いずれのパターンも、コロナ禍を起点に病棟でどのような変化があったのかを明確にするため、左半分でコロナ患者受け入れ前の稼働状況、右半分でコロナ患者受け入れ後の稼働状況を可視化しています。右半分のコロナ患者受け入れ後は、コロナ患者とそれ以外の患者の稼働状況をそれぞれ分けて可視化しています。
若干、話がずれますが、「病棟」について補足説明させていただきます。病棟は、複数の病室が集まった病室の上位にあたる単位で、「病院>病棟>病室>病床」という立ち位置をイメージしてください。病棟では国が定めた数の看護師などの医療スタッフが配置されており、病棟単位のチームが患者をケアしています。病院のフロアごとやフロアを「西」「東」などに分けて病棟を区分して管理されることが多く、医療現場の最前線にある「部署」と考えてください。
■病棟全体をコロナ患者専用にしたパターンは稼働率が大きく低下
それではパターンごとに詳しく見ていきましょう。①は、「もともと空き病棟」だったところにコロナ患者のみを受け入れるパターンで、左半分は当然、稼働はゼロになっています。コロナ禍を起点に大きく稼働率があがっている(パターン①右半分中央の谷間は稼働なし期間を示す)ので、完全にコロナ専門病棟として活用していることが分かります。
パターン②はコロナ患者受け入れ後は他疾患をほぼ入れずに運用しているため、①と同様に病棟をほぼ「コロナ専用病棟化」するパターンであるといえます。パターン③以降を確認する上でも着目してもらいたいのは、パターン②は、「病室単位」ではなく「病棟全体」をコロナ患者専用に転換しているということです。
病棟の医療者を、「コロナ患者専用病室」と「コロナ以外の患者を受け入れる病室」に担当を分けることは、なかなか困難です。病棟での医療者の「動線」を考え、院内感染を懸念した病院は、パターン②を選択した可能性があります。その場合、一般患者を一切受け入れないため、前の図表1で示すように病床の稼働率は大きく下がることになります。
■コロナ患者を看護する看護師の労力は、通常患者の2倍
医師や看護師などの医療従事者は、コロナ患者の治療やモニタリングのため、患者ごと・ケアごとに感染予防対策として医療用防具服の着脱を行い、一般患者の数倍の労力を費やして重点的にコロナ患者の対応をしています。
私たちの調査によると、中等症までのコロナ患者に対しては患者数対看護師数を4対1から3.5対1としている病院が多いようです。一般病棟の看護体制が7対1であることを考えると看護師の労力は通常患者の2倍かかっていることになります。一病棟の病床数が仮に40床だとすると、同じ7対1の看護体制でコロナ患者を受け入れる場合、20人が最大キャパシティーとなります。これが、通常よりも稼働率が低下する理由です。
不足していたのは「病床数」ではなく「医療従事者」なのです。
一方、③と④は、コロナ患者を他疾患の患者と同じ病棟で受け入れているパターンになります。③と④の違いは、コロナ患者の数が多いか少ないかの違いです。③は比較的多くのコロナ患者を一般の患者と同じ病棟で受け入れており、④は一般患者がメインでコロナの患者の受け入れは少数というパターンです。
パターン③、④の場合、院内感染予防策のため、2人部屋や4人部屋、または個室を「コロナ患者専用病室」として使用し、一般患者は入れないという方法です。例えば4人部屋を1人のコロナ患者が入院した場合、他の3病床は使えなくするか、別のコロナ患者を受け入れるかの対応をとりますが、一般患者を同じ部屋に入れることはできないため病床稼働率は下がります。
このように、一般病棟におけるコロナ受け入れの実態をみると、感染予防策として病室ごとに「動線」を分ける事ができる場合、一般患者の制限はコロナ専用病室の病床数に限られます。
一方、「動線」を分ける事ができず病棟全体をコロナ専用にする場合は、一般患者を一切受け入れることができないため、(多数のコロナ患者が押しかけない限り)病床の稼働率は大きく下がってしまう事がわかります。
■コロナ禍でICUの稼働率も低下
続いてICUなど重症患者を受け入れる病床の稼働状況を確認します。
図表3をご覧ください。これはICUを保有する250病院を対象にして、コロナ患者受け入れ有無別にICU稼働率の推移(2月から5月)を見たものです。基本的な考え方は図表1と同じで、これをICUに特化しグラフにしてみました。
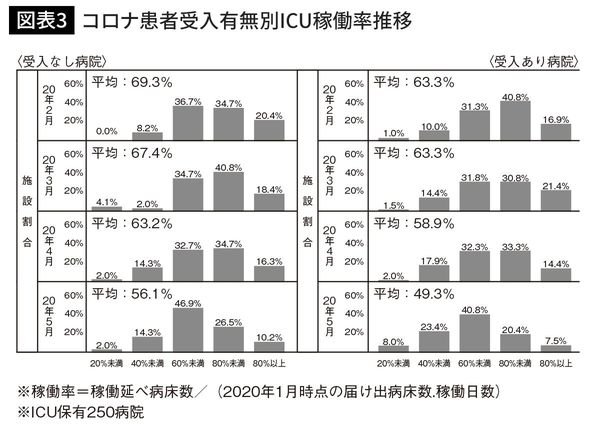
ICUも先ほどの一般病床と全く同じ傾向で、コロナ患者を受け入れた病院も、受け入れていなかった病院もほぼ同じような形でICUの稼働率が落ち込んでいます。受け入れあり(右列)では2月に平均63%だったのが5月には5割、受け入れなし(左列)ではそれぞれ平均69%と56%でした。
■患者が多く押し寄せても、ICUの稼働率は大きく下がっていた
ICUと、HCUやERなどの「ユニット」を保有する401病院でみた場合も同様の傾向でした。コロナ患者を受け入れたユニットの平均稼働率は2月(70%)に比べ、4月(65%)、5月(58%)、コロナ患者を受け入れなかったユニットでは2月(63%)に比べ、4月(58%)、5月(52%)とコロナ受け入れ有無に関わらずユニットの稼働率は下がっていったのです。
ECMOや人工呼吸器などを必要とする新型コロナの重症患者をICU等のユニットで受け入れて治療するわけですので、ICU等の稼働率が急上昇してそれ以上重症患者の受け入れが難しくなってキャパシティーを超えてしまうことが、正に「医療崩壊」の危機であると考えられます。
実際、イタリアでは亡くなったコロナ患者の多くは、ICUのベッドではありませんでした。感染者が増えすぎて、ICUのキャパシティを大きく超えてしまったのです。このように、欧米では重篤なコロナ患者が爆発的に増えてICUの稼働率が急激に上がってしまったことで、「医療崩壊」が起きた国もあったことは繰り返し説明してきたとおりです。
ということは、多くのコロナ患者が医療機関に押し寄せていた4月は、日本の病院のICU等はきっとフル稼働になっているはず。そう思う方がたくさんいらっしゃると思いますが、データは意外な「真実」を浮かび上がらせています。コロナ感染拡大で患者が多く押し寄せていたにも関わらず、その重症患者の受け皿となっているICU等の稼働率は大きく下がっていたのです。
コロナ患者受け入れ有無に関わらずICU等の稼働が落ちた理由のひとつとして、術後ICUで管理するがん手術等の多くが延期になった影響が大きいと考えられます。
この時期ICU等の患者が減っていたとしても、集中治療室で受け入れるコロナ重症患者は、他のICU患者と比べて、医師・看護師・臨床工学技士など医療スタッフの治療やケアの手間は数倍かかることから、病院職員は相当な苦労や緊張感を強いられていたはずです。
■ICUも動線を分けられるかどうかで稼働率が変わる
ここでも一般病棟と同じように、ICUがどのようなパターンでコロナ患者を受け入れていたかを確認してきましょう。図表4をご覧ください。図表2と同様に4つのパターンに分類し、縦軸が稼働数、横軸が時間の推移を示しています。
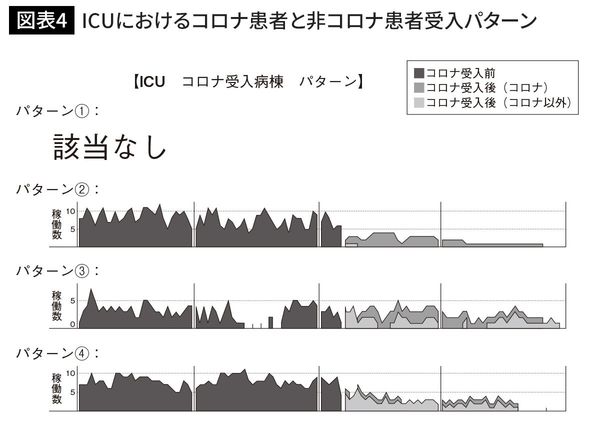
左半分でコロナ患者受け入れ前の稼働状況、右半分でコロナ患者受け入れ後の稼働状況を可視化している点も同様です。
パターン①の「もともと空き病棟」はICUでは該当しません。②はICUをコロナ患者専用化にしたものです。②はおそらく、ICU内でコロナと一般患者を医療スタッフが動線的に分ける事ができず、コロナ患者だけを受け入れたパターンであると推察されます。一般患者の受け入れを抑制せざるを得なくなったため、ICUの稼働率が激減していることがわかります。
③と④はコロナ患者と他の疾患の患者のどちらも受け入れたパターンで、こちらも一般病棟での分析と同様に、違いはコロナ患者の割合です。
一般病棟と同様、ICUにおけるコロナ患者の受け入れも、感染予防策としてICU病床ごとに「動線」を分ける事ができる場合とできない場合とでは、一般患者の受け入れキャパシティは変わります。パターン②の様にICUをコロナ専用に転換した場合、稼働率は大きく下がるでしょう。
■医療崩壊が叫ばれたとき、一般病棟もICUも患者数が減っていた
「新型コロナによってベッドが足りなくて医療崩壊が起きる」と叫ばれていた時期、実は多くの病院では一般病棟もICUも患者数は減り、稼動率は下がっていました。ICUでは患者数対看護師数が通常2対1のところ、コロナ重症患者の受け入れ病院ではその体制を1対1またはそれ以上の看護師配置をしている病院が多く見受けられます。それほどコロナ患者には手厚いケアが必要だという事です。

ICU看護体制を1対1とするなら、コロナ重症患者受け入れ最大キャパシティーはICU病床数の半分となるため、結果的に稼働率は下がる事になります。一般病床と同じ議論ですが、ICUで逼迫していたのは「病床」ではなく「医療従事者」なのです。
コロナ第3波到来とされる2020年11月中旬現在、厚生労働省の新型コロナ専門家会合では、感染状況を4つのステージに分類し、医療提供体制に大きな支障が出ることが懸念される「ステージ3」指標を病床利用率25%超として、それに該当する都道府県を発表しています。
通常、利用率が25%ですと病床はガラガラ状態です。この指標はコロナ患者の治療やケアが通常の2~3倍かかる事に対する医療従事者の労力を表現したものだと考えられます。つまり病床稼働率が25%の場合、医療従事者にとって50%から75%の多忙さになるという意味です。
■逼迫しているのは病床ではなく医療従事者だ
「日本は病床が不足している。大変だ!」とミスリードな報道になっていますが、コロナ患者を受け入れ病院で逼迫しているのは「医療従事者」なのです。
20年の春、コロナ患者を受け入れた病院の中には、4月から5月でも一般病床やICUの稼働率が8割を超える病院が一部ありました(図表1、3参照)。コロナ専用の病室や病棟を確保して一般患者を制限した場合、使える病床数が制約されるので、これら高稼働だった病院では病床が逼迫した状況にあったといえるかもしれません。
つまり、日本全体では病床は潤沢に余っていたけれど、コロナ患者受け入れ病院では病床は逼迫していたかもしれない──。もしそうだとすると、日本では、世界でも突出して多い急性期病床の医療資源が、必要な「場所」と「タイミング」で有効利用されていなかったということになります。ここから「需要と供給のミスマッチ」の問題が浮かび上がってくるのです。
----------
グローバルヘルスコンサルティング・ジャパン代表取締役社長
大阪で脳神経外科ナースとして勤務した後、慶應義塾大学経済学部に編入学し、医療経済学を学ぶ。卒業後米国ミシガン大学へ留学し、医療経営学修士、応用経済学修士を取得。日本ジョンソン&ジョンソン社で病院コンサルティングを手がけた後、2004年、株式会社グローバルヘルスコンサルティング・ジャパン代表取締役社長に就任。
----------
----------
国際医療経済学者
データサイエンティスト。カリフォルニア大学バークレー校とスタンフォード大学で教鞭を執り、スタンフォード大学で医療政策部を設立する。米国議会技術評価局(U.S.Office of Technology Assessment)などのアドバイザーを務め、欧米、アジア地域で数多くの病院の経営分析をした後、日本の医療界に「ベンチマーク分析」を広めたことで知られる。米国グローバルヘルス財団理事長、グローバルヘルスコンサルティング・ジャパン会長。米カリフォルニア在住。主な著書に『日本人が知らない日本医療の真実』(幻冬舎メディアコンサルティング)、『日米がん格差』(講談社)などがある。
----------
(グローバルヘルスコンサルティング・ジャパン代表取締役社長 渡辺 幸子、国際医療経済学者 アキ よしかわ)
外部リンク
この記事に関連するニュース
-
コロナ再拡大、変異株「KP.3」はどんなウイルスか 一度感染した人も要注意!押さえたいポイント
東洋経済オンライン / 2024年7月30日 8時0分
-
「このままでは殺される…どうか助けてください」相次ぐ患者の“死亡退院”はNHKがスクープした後も続いていた
文春オンライン / 2024年7月29日 20時0分
-
子どもの命を守る“最後の砦” 小児集中治療室「PICU」に密着 広い北海道に唯一の施設
STVニュース北海道 / 2024年7月28日 8時4分
-
韓国政府の医療改革で「脳卒中患者が上級総合病院に行けなくなる」…専門家団体が警鐘
KOREA WAVE / 2024年7月19日 17時0分
-
神奈川の病院で男性看護師が認知症女性に暴行 内部告発で判明 病院側は「再発防止に努めた」
東スポWEB / 2024年7月18日 6時3分
ランキング
-
1パリ五輪〝初老ジャパン〟活躍でわく疑問「40歳って初老なの?」 皆がイメージする年齢は...
Jタウンネット / 2024年7月30日 21時0分
-
2藤原マキさん「私の絵日記」に米アイズナー賞…つげ義春さんの妻
読売新聞 / 2024年7月30日 18時55分
-
34-6月期の「SNS流行語ランキング」1位は? - 2位ILLIT "Magnetic、3位ファンタジースプリングス
マイナビニュース / 2024年7月30日 15時13分
-
4毎月の電気代を「コンビニ」で支払っていたら友人に「もったいない」と言われました。「クレジットカード」で支払うとお得になるのでしょうか?
ファイナンシャルフィールド / 2024年7月29日 7時50分
-
5Q. 朝にコーヒーを飲むと太りやすくなるって本当ですか?
オールアバウト / 2024年7月30日 20時45分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください











