9年も田舎の病院は耐えられない…入りやすく"学費0円"の医学部地域枠の義務を放棄する若手医師の言い分
プレジデントオンライン / 2023年1月13日 11時15分
■医学部「地域枠」2007年173人→2020年計1679人
今年も受験シーズンがやって来た。
今週末には大学共通テストが実施される。合格に向け、すべての受験生は追い込み中だろう。とりわけ共通テストの結果が重要視される医学部受験生は必死にやっているはずだ。成績最上位層が挑むため、合否は僅差で決まる。仮に模試判定がよくても受かるとは限らない。よって、国公立・私立を含め10校前後受験するケースも少なくない。
そうした中、国公立・私立大医学部の一部が設けている「地域枠」を第一志望にする受験生もいる。地域枠とは、年々深刻化する地方の医師不足や診療科の偏在といった問題を受けて、医師免許取得後に規定の年限(6~11年)を指定病院で働くことを出願条件にしている入試制度である(図表1:新潟県の例)。
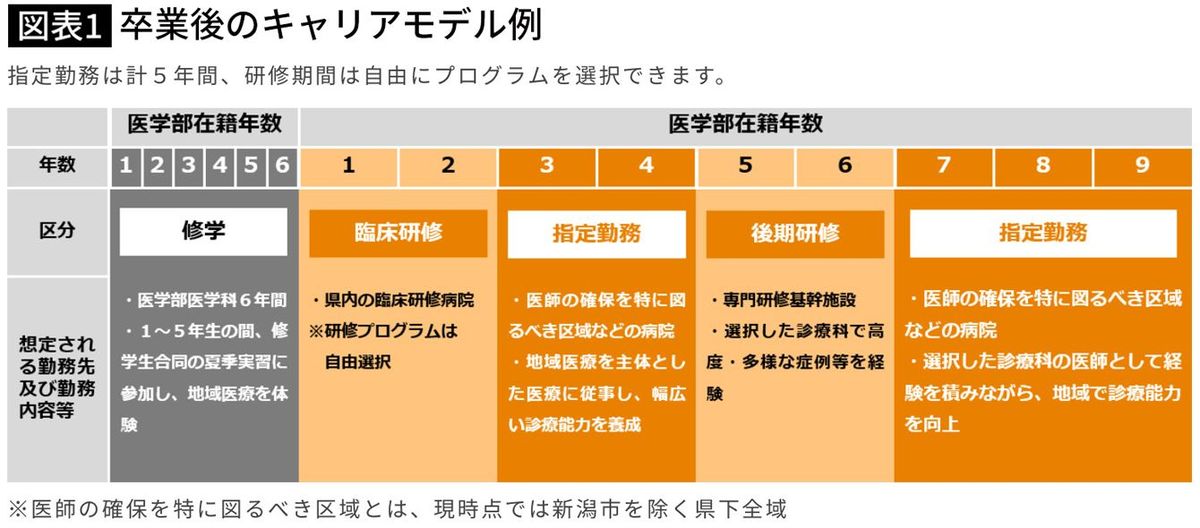
年々深刻化する地方の医師不足を受けて、2007年には173人(医学部定員7525人中2.3%に相当)だった地域枠は、2020年では1679人(9207人中18.2%)と拡大している。
では、この医学部地域枠のメリット・デメリットはどんなものがあるのか。
■医学部地域枠のメリット
【メリット1:入試が比較的易しい】
地域枠を狙う最大の理由は「入試が一般枠より易しい」だろう。国立大医学部の場合、「共通テストの正答率8割以上」が常識(全体平均は約6割)とされているが、各種予備校の集計によれば、地域枠は「共通テスト7割前半」の合格事例も報告されている。
ただ、学力的なハードルはやや低いが、「地域医療への意欲」を共通テスト前に提出する内申書・推薦文や、共通テスト後の2次試験(小論文/面接など)で厳しく審査されるため、その県に無縁の受験生が医学部合格欲しさに応募したのでは大願成就とはいかない。面接官は地域医療のプロであり、例えば、「豊かな自然が魅力的」「テレビドラマ『Dr.コトー診療所』に感動」といった薄っぺらな説明で納得させられるようなヤワな相手ではない。
近年では、「県内の高校出身者限定」「保護者も県内居住」などの条件を設ける医大も多い。

【メリット2:条件付き奨学金が得られる】
地域枠の場合、国立大は「月10万~20万円程度の奨学金」、私立医大は「学費の大部分」が貸与されることがあり、しかも国立・私立ともに規定年限を指定病院で勤務すれば返済不要となる。上手に活用すれば、医大入学後は親の仕送りなしに医師になることが可能である。
難関医学部に入りやすく、お金の心配も少ない……ずいぶんおいしい話だが、以下のようなデメリットもある。
■医学部地域枠のデメリット
【デメリット1:規定年数(6~11年間)、指定地域(指定専攻科)での勤務義務がある】
地域枠には、その大学がある都道府県の指定地域での勤務義務がある。自治体によって6~11年のバラつきがあるが、自治医科大(入学者全員に対して、入学金・授業料などの学費を貸与する修学資金貸与制度がある)にならって「卒後9年間」とする医大が多い。
だが、入学時には納得していても、6年間の医大生時代のうちには想定外の分野に興味を持つことは十分考えられる。女性の場合はモロに結婚・出産の適齢期と被ってしまう。よって毎年のように「美容外科に行きたい」「東京の恋人と結婚」などの理由で地域枠義務を放棄・離脱する若手医師が出現する。
「約束は守るべきだ」という意見が多いが、「高3生に、24~35歳の将来計画を確約させることにムリがある」という反対意見も根強い。
【デメリット2:離脱すると奨学金や違約金の返還義務】
地域枠を放棄・離脱した場合、多くの医大では奨学金を一括返済しなければならない。私立なら数千万円の支払いを命じられるわけだが、“抜け道”もある。医師免許を取得すれば、「予防接種で日給10万円」レベルのアルバイトが多数あり、総額3000万円前後の借金もなんとか返済できる可能性は高い。例えば、山梨県は奨学金返済に加えて違約金を設け「地域枠離脱者は最大2340万円一括返済」を課しているが、効果は限定的かもしれない。

【デメリット3:離脱すると有名病院に就職困難】
この地域枠の勤務義務は、2018年度まではいわば紳士協定で、奨学金返金以外の罰則がなかった。そのため、「体調不良」「東京で子育てしたい」「親族の病院を継ぐ」「祖父の介護」のほか、明らかに虚偽とわかるような理由で都市部へ転職する離脱者が後を絶たなかった。
そこで厚生労働省は、2019年度からは「元地域枠医師を雇った都会の病院は、補助金減額」という一歩踏み込んだ策を講じた。同年には、「茨城県地域枠医師を雇った東京医科大病院(東京都新宿区)」など5つの病院が補助金を減額されている。よって、厚労省からの補助金対象となるような大病院では、離脱した元地域枠医師の雇用は慎重にならざるを得ないだろう。
■医学部地域枠のデメリット
【デメリット4:離脱すると専門医が取得できない】
さらに2021年度からは、「離脱した元地域枠医師は、(研修医の後の)専門医研修を終えても専門医資格が得られない」という規則が追加されている。よって、元地域枠医師が東京で就職しようとすれば、「厚労省の補助金とは無縁の中小病院」「専門医資格を気にしないクリニック」など、就職先が著しく限定されることになった。
【デメリット5:離脱理由の厳格化】
かつてのように「出産/病気/介護」といった個人的理由による離脱も認めない都道府県が増えている(図表2:茨城県の例)。都道府県から正式に離脱が認められるのは、「死亡/退学」のような勤務不可能なケースに限定され、「出産/病気/介護」のようなケースは「義務年限の中断」として扱い、理由が解消したら義務地域への復職が求められるだろう。

10年前の地域枠入試といえば「書類1枚にサイン」レベルの紳士協定も多かったが、2023年度の茨城県地域枠は「出願前にE-ラーニング受講が必須」「本人のみならず連帯保証人2名の署名捺印」と、法律的にも簡単には足抜けできなさそうなシステムになっている。
【デメリット6:入学後に条件が追加されることも】
都道府県によっては、入学後の6年間のうちに医師不足が加速したり、知事が交代したりした際には、当初「県内で9年間」だった義務が、「県内の医師不足地域で9年間」「専攻科不問」→「内科・外科・産婦人科・総合診療科限定」など条件が追加されるケースもある。
2022年12月、宮崎県の地域枠研修医2年次の6人(26人中)が「宮崎県キャリア形成プログラム」に不同意と回答したことが報道され、医療関係者のSNSでは、「約束は守るべき」「守らない奴は医師免許を剥奪せよ!」などの厳しい意見が見られた。
しかし、その後の報道では、「宮崎県キャリアプログラム」の策定は2019年度であり、当該研修医の入学時には単に「県内で勤務」だったのを県が一方的に「9年間のうち4年間は医師少数地域勤務」に変更したことが判明し、SNSは逆に同情論に傾いた。入学時の誓約にあった「県内で勤務」そのものは守られているので、県側も2~4のようなペナルティーは課さないようである。
■医療現場で30年働く医師からの解決案
医学部地域枠制度は入学時の約束を守る限りでは、「経済的な心配なく医師になれる」制度ではあるが、離脱時ペナルティーは年々厳しくなる一方である。しかしながらこの制度は、憲法の定める職業選択や住居の自由に矛盾する制度だとの指摘もある。そして本人が「専門医は要らない、奨学金は返すから東京(都市部)に出たい」と望めば、強制的に地方にとどめて働かせることは不可能である。
とはいえ、安易に離脱を認めては真面目に地方病院に勤務する元地域枠医師との不公平感はぬぐえない。また、近年はSNSなどで「東京に出た元地域枠医師のキラキラ生活」が、地方に残った元同僚にも伝わってくるので、離脱を放置すれば次の離脱者を生みかねない。
2024年度からは「働き方改革」法案が医師にも適用され、時間外労働は年間960時間以内に規制されることになった。違反した管理者には罰金や懲役などの罰則が予定されている。しかしながら、「技能向上集中研修中の医師」については、例外的に年1860時間の時間外労働が認められている。

そこで医療現場で約30年間働く筆者は次のような提案をしたい。
現在「9年間」のような年数でカウントされる義務期間を、「9年間もしくは、指定病院で時間外を含めて合計18000時間の勤務」といった形でも認めるのはどうだろうか。こうした弾力的な運用であれば、若手医師は体力のあるうちに当直を多数こなして「20代で義務終了」も可能だ。あるいは、「東京の病院に勤務しつつ、土日は母校附属病院で当直」のように「義務の分割払い」も考慮する。
一方的に「9年間」と定められると、若手医師としては「懲役9年」のような気分となり耐えられなくなって「やっぱ東京へ行こう、どうせ辞めるなら若いうちに」と開き直ってしまいがちだ。地方病院はどこも当直医の確保に苦労しており、2024年度以降はさらなる苦労が予想される。努力次第で義務終了を前倒しできるなら、地方病院も本人もWin-Winになると思うのだ。
----------
フリーランス麻酔科医、医学博士
地方の非医師家庭に生まれ、国立大学を卒業。米国留学、医大講師を経て、2007年より「特定の職場を持たないフリーランス医師」に転身。本業の傍ら、12年から「ドクターX~外科医・大門未知子~」など医療ドラマの制作協力や執筆活動も行う。近著に「フリーランス女医が教える「名医」と「迷医」の見分け方」(宝島社)、「フリーランス女医は見た 医者の稼ぎ方」(光文社新書)
----------
(フリーランス麻酔科医、医学博士 筒井 冨美)
外部リンク
この記事に関連するニュース
-
大学生の長男・長女の教育資金で貯金はほぼ「ゼロ」…次女も専門学校に行くと聞かないのですが、奨学金は借りられるでしょうか?
ファイナンシャルフィールド / 2024年7月20日 4時30分
-
池上彰が「国公立大学の無償化」を提言する理由 "Fラン"大学は淘汰、専門職大学は増加と予測
東洋経済オンライン / 2024年7月5日 19時30分
-
「女帝・小池百合子知事はまた公約不履行」突っ込まれそうな"無痛分娩の助成"…病院の受け入れが無理筋なワケ
プレジデントオンライン / 2024年7月5日 10時15分
-
高校生の息子の大学受験。自宅から通える「私立」と一人暮らしで「国立」、費用はどちらが安いですか?
ファイナンシャルフィールド / 2024年7月5日 5時40分
-
川勝前知事の「公約破り」とそっくり…「リニア妨害の後処理」を託された新知事が見せた「川勝県政の片鱗」
プレジデントオンライン / 2024年7月3日 8時15分
ランキング
-
1SNS投資詐欺、拠点のビル一斉捜索で8人逮捕 大阪府警、スマホ1800台超を押収
産経ニュース / 2024年7月23日 21時16分
-
2〈華麗なる一族、親子トップ2人が辞任〉報告書で暴かれた小林製薬のヤバすぎる製造管理体制…従業員が異変を報告も品質管理担当者は「青カビはある程度は混じる」記者会見は開かず逃げ切りか?
集英社オンライン / 2024年7月23日 20時6分
-
3睡眠時のエアコン「つけっぱなし」と「切タイマー」どっちが快適?節電できる風量は「弱」?「自動」?
RKB毎日放送 / 2024年7月23日 20時11分
-
4「県民の負託、理由にならない」 堺市の永藤市長 兵庫の斎藤知事疑惑巡り突き放し
産経ニュース / 2024年7月23日 20時17分
-
5部内パワハラ自殺、遺族が提訴 中央大フェンシング部、青森地裁
共同通信 / 2024年7月23日 19時16分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください











