「排卵日がもっとも妊娠しやすい」は間違い…不妊治療の名医が教える「本当の妊娠しやすい日」
プレジデントオンライン / 2023年9月10日 11時15分
※本稿は、浅田義正、河合蘭『不妊治療を考えたら読む本〈最新版〉』(講談社ブルーバックス)の一部を再編集したものです。
■基礎体温の計測は必須ではない
不妊治療の世界ではどんどん新しい技術が登場してくるので、基本検査の内容も刻々と変わっていくのが当然だと思います。
たとえば、基礎体温の計測です。基礎体温とは安静時の体温のことで、朝、目覚めたときに床の中で計測します。これを毎日記録すると、女性は原則として排卵に向かう月経周期の前半では低温期を、排卵後の後半では高温期を示します。
基礎体温の変化と月経周期の関係を初めて提唱したのは明治生まれの産婦人科医・荻野久作先生(1882~1975年)です。荻野先生の排卵の研究は、世界に先がけて妊娠のメカニズムに斬り込んだ画期的なものでした。
しかし、今ではさまざまな診断技術が発達しました。血中のホルモンを測ったり、超音波検査で卵胞そのものを確認したりすれば、その女性がいま月経周期のどのあたりにいるのか、きちんと排卵が起きているかといったことは、医師にはすぐにわかります。
ですから、自分で自分の身体の状態を把握しておきたいという方は測ればよいと思いますが、現代において不妊治療を行う医師にとって、基礎体温はとくに必要な情報とは言えないのではないでしょうか。海外の生殖補助医療関連学会では、基礎体温(BBT:Basal Body Temperature)という言葉は、もう30年くらい聞いたことがありません。
■基礎体温はかなり当てにならない
そもそも、基礎体温をグラフ化すると、正常な場合はきれいに低温期と高温期ができることになっていますが、教科書通りのグラフにはなかなかなりません。それでも、妊娠には差し支えないことが多いのです。
逆に、きれいなグラフに見えても、実際には排卵していないことがあります。LH(黄体化ホルモン)が放出されても卵胞が破裂せず、その中で黄体ができてしまうという現象です。これは黄体化非破裂卵胞(LUF:Luteinized Unruptured Follicle)と呼ばれています。
破裂しない理由はよくわかっていません。この場合、黄体はできるので、基礎体温を上昇させる黄体ホルモンは分泌されます。ですから、グラフの上ではちゃんと高温期に入り、本人は「排卵した」と思ってしまうでしょう。
ところが医師が超音波検査を行えば、卵胞は破裂しないまま大きくなって、卵巣の中に存在し続けていることがわかります。多くは月経の頃にしぼみますが、中には次の周期まで残って遺残卵胞として残るものがあり、その周期の治療に支障をきたすこともあります。そのため、遺残卵胞がなかなか消えない場合、医師は穿刺によって卵胞をなくす処置を行うこともあります。
このLUFは意外とありふれた現象で、誰にでも、いつでも起きる可能性があります。
このように、ネットにも多くの本にも「排卵しているかどうかわかる方法」と書かれている基礎体温計測ですが、生殖補助医療の現場から見れば、かなり当てにならないものなのです。
■「体温が下がった日=妊娠可能日」の根拠はない
「ガクンと下がった日が妊娠可能日」「大きく下がる月は妊娠しやすい」などさまざまな俗説もありますが、いずれも根拠はありません。体温が下がった日と排卵日は何日もずれることがありますし、妊娠しやすい卵子かどうかは基礎体温からは読み取れません。むしろ、そうした細かいことに一喜一憂したり、特別な日を逃してはならないという強迫観念を持つことがストレスとなり、精神的に疲労してしまう可能性があります。
医師にかかっている患者さんにとっては、基礎体温の計測はメリットよりデメリットのほうが大きいように思われます。もともと基礎体温というものは、黄体ホルモンによるわずかな体温の差を感知するもので、日常の活動のほうが大きな体温変化をもたらします。起き上がらずとも、少しでも身体を動かせば変わってしまうくらい微妙なものです。夜中にトイレに行ったり、エアコンをつけたり、鼻が詰まって口を開けて寝たりした場合も変化する可能性があります。
■一般不妊治療とは
一般不妊治療とは、「タイミング法」と「人工授精」を指す言葉です。不妊の基本的な検査によって異常が見つけられなかった場合は、簡単なことで妊娠する可能性も残るので、もっともシンプルな方法であるタイミング法から始めて、それで妊娠しなかったら、徐々に人工授精、体外受精と「ステップアップ」をしていくのが不妊治療の基本です。
ですが今は、年齢が高いためにこの段階を省略し、すぐに体外受精を行う方も増えています。それだけ余裕のないケースが多いということです。とくに、高齢妊娠の方が多い施設では、タイミング法で妊娠する人は非常に少ないのが現状です。浅田のクリニックも高齢の方が多いため、妊娠できた人のうちタイミング法で妊娠した人は全体のうちわずか2%しかいません。

■年齢に余裕のあるカップルはタイミング法から
しかし一般不妊治療は、『不妊治療を考えたら読む本〈
河合がこれまで取材をしてきた実感から言えば、マスコミでは高度な不妊治療ばかりが注目されていますが、じつは、タイミング法を行うだけでパッと妊娠している人もけっこういるように思います。ただし、一般不妊治療で妊娠するカップルのほとんどは、治療を始めてまもなく妊娠します。なかなか妊娠しないままいつまでも一般不妊治療を続けることは、時間の浪費につながってしまいます。
■妊娠しやすい日はいつか
まず、最初に行われるタイミング法からお話ししていきましょう。これは、排卵日を推定する方法です。
排卵日の推測にいろいろな方法があるのはすでに述べたとおりで、排卵日の推測は自分でもある程度は可能です。精度は高くないものの基礎体温からもある程度は読み取れますし、2本セット1300円くらいで手に入る市販の試薬、排卵検査薬を使えば、排卵の引き金となるLH(黄体化ホルモン)の増加をとらえることができます。LHが出始めてから36時間くらい経つと排卵となりますので、反応が出た日と翌日は妊娠しやすい日だということになります。

■生殖補助医療の医師らが口をそろえて言う「妊娠への近道」
ただ、卵子と精子が出会えるセックスのタイミングはその2日間だけではありません。排卵した卵子が受精できる時間は約1日と短いですが、精子は3~5日も生きているからです。
その日数より短い間隔(つまり3~5日に1回以上)でセックスをしているカップルでは、いつ排卵があっても、精子が卵管で卵子を待っていることになります。そのようなカップルには、タイミング法は必要ではありません。20代で結婚していた時代の新婚夫婦にとっては、それくらいの頻度で性生活があるのはごく当たり前のことでした。
理想は、排卵日など気にする必要がないくらいで、普段から2人で天真爛漫に、活発に性を楽しむことです。それこそが妊娠への近道です。じつは、これは生殖補助医療の先端にいる医師たちがみんな口をそろえて言うことです。
決められた日にセックスを求められることは多少なりともストレスですから、夫婦関係がぎくしゃくしてしまうこともあります。「タイミングうつ」「タイミングED」などという言葉もあるくらいです。
しかし、現代の夫婦は性的アクティビティーが低くなりがちで、タイミング法を必要とする方は多いと思います。これもおそらくは晩婚化が進んだ影響でしょう。そもそも20代と40代の性的アクティビティーが同じであるわけはありません。回数が少なくなっているカップルは、できるだけ自然な性を大切にしながらも、タイミングを意識していくと妊娠は早まります。
■もっとも妊娠しやすい日は排卵日ではない
そして、じつはもっとも妊娠しやすい日は排卵日ではありません。
妊娠を希望する女性たちを調査した2002年の研究報告(図表1)によると、妊娠に至ったセックスの多くが、排卵日の5日前から排卵日までの6日間に行われたものでした。
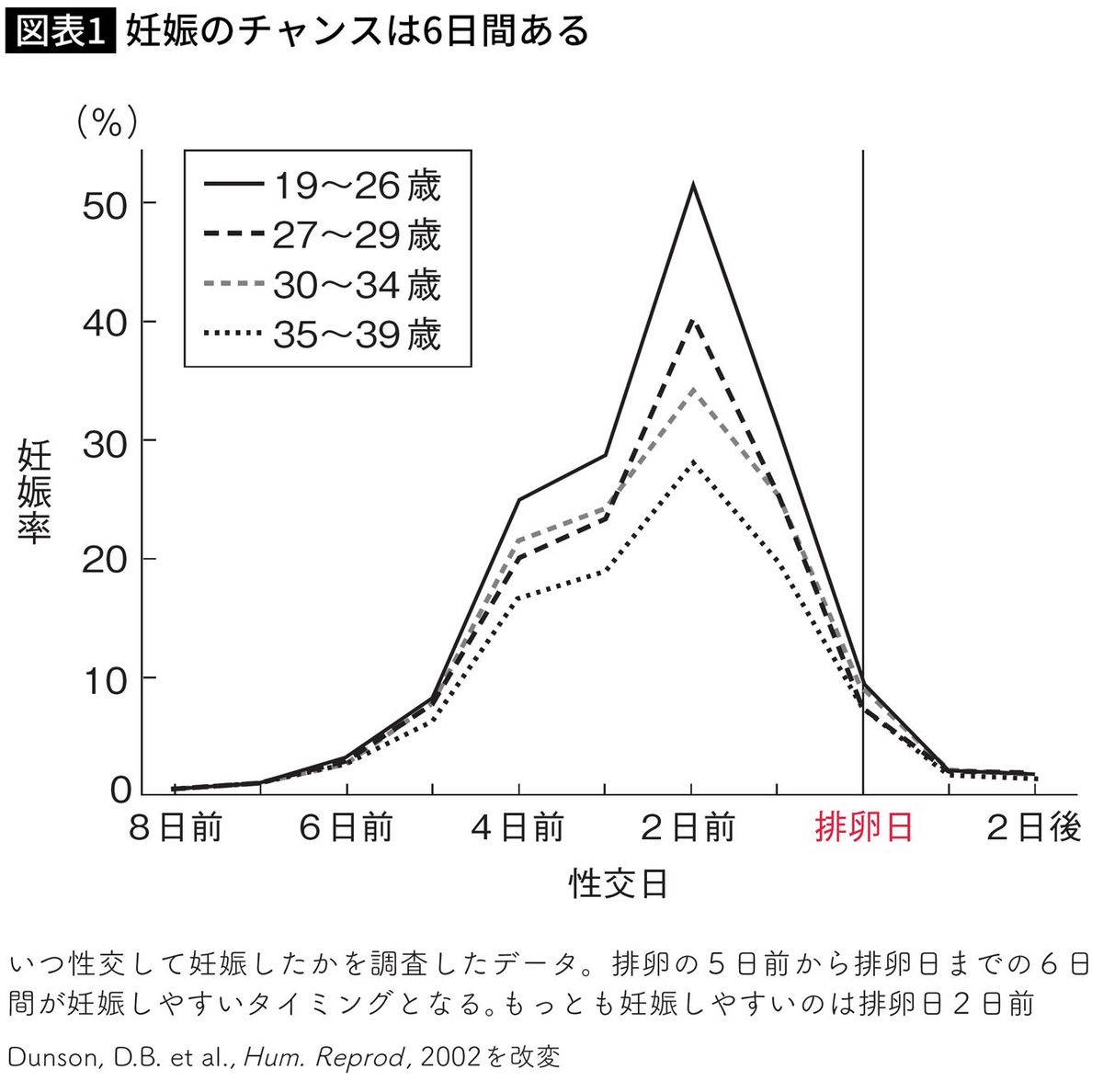
自分たちで妊娠しやすい日を探す場合は、市販の排卵検査薬を使うことが多いと思います。しかし、LHが出始めるのは排卵の36時間くらい前と言われていますから、妊娠しやすい期間の前半では、まだ排卵検査薬が反応しません。でも、妊娠する可能性がけっこうあるのです。それどころか、研究報告ではもっとも妊娠しやすいのは、排卵日の2日前でした。
多くの人がいちばん妊娠しやすい日だと思っている排卵日当日は、妊娠は可能ですが、じつはそんなに妊娠率が高いわけではありません。
■排卵日にこだわることにほとんど意味がない
排卵が起きると、精子の通り道である頸管粘液(おりもの)は急速に減少し、性状も変化します。卵胞が破裂してしまったのですから、頸管粘液を増やす作用があるエストラジオールを盛んに出していた顆粒膜細胞もなくなってしまうわけです。
排卵検査薬が陽性になったら、その日か翌日だけがチャンスなのだと思い込んでいる人も少なくないのですが、実際はこのようにチャンスはもっとたくさんあります。
そもそも排卵は、起きる前に自分で正確に推定するのは難しいものです。ですから、排卵日にこだわることにはほとんど意味がないのです。妊娠可能かもしれない1週間をおおまかに把握する程度でよいと思います。
■タイミングを正確に推定するには
推定の正確さという点では、医師による超音波検査がいちばん正確です。
より確実に早く妊娠したい場合は、やはり早めに受診し、基本的な検査を受けて大きな問題が見つからなければ、医師にタイミングをとってもらうとよいと思います。費用は保険適用となるため、薬局で排卵検査薬を買うのも受診するのも、大差はないようです。
中には、市販の排卵検査薬を使って自分でタイミングをはかりたいのに、うまく反応しない人もいます。尿は水分の摂取量などで濃度が変化しますし、尿中のLH(黄体化ホルモン)を感知するのが難しいことがあるのです。一日2回測ってみるという手もありますが、うまくいかない場合は基本的に医師にかかるべきでしょう。また、多嚢胞性卵巣症候群(PCOS)の人は、排卵期以外の時期にもLH(黄体化ホルモン)がたくさん分泌される傾向があり、いつでも弱く陽性に出てしまうなどの不都合が起きることもあります。
自力でタイミング法を続けてもなかなか妊娠しない場合は、医療の手助けを必要としているかもしれないので、受診が必要です。

■タイミング法の治療スケジュール
タイミング法を実施する際の理想的なスケジュールとしては、月経周期の10~11日目くらいから通院します。この頃になると、卵胞は成長が著しい時期に入ります。卵胞の大きさが14~15mmくらいになると「いよいよ排卵が近づいている」と考えられますから、その2日後くらいに再受診するように言われるでしょう。この時期は大体一日で1.5~2mmくらいずつ大きくなっていき、18mm以上になったら、その日に排卵があってもおかしくない大きさです。ここで医師は「排卵の時期ですよ」と教えてくれるはずです。
薬を使って排卵させる場合は、そのあたりで排卵を起こす注射を打って帰ります。通院回数は、排卵までに1~3回と思ってください。
ただ、この通りにいかないからといっていらいらしないでください。実際の卵胞の発育は個人差が大きく、また、同じ人でも月によって違うもので、こんな風にお手本通りにはいきません。
■「3日間禁欲をすると精子の状態がよくなる」は間違い
タイミング法は、薬をまったく使わずにタイミングだけを見る方法と、薬を使って排卵をコントロールする方法の2通りがあります。

薬を使わない方法は、医者に通わずに自分たちだけでタイミングをはかる方法とあまり変わりません。でも、月経不順などがあって、自分では排卵の時期がうまくとらえられない場合にすすめられます。妊娠率が高いのは薬を使うほうですが、薬が強すぎると複数の卵子が排卵となるため多胎妊娠がやや増えます。
妊娠できる期間のセックスの回数は、多いほうがよいと考えられています。精子はできてから日が経っていないもののほうが運動性が高く、妊娠させる力が強いことが今日では明らかになっています。男性への無理強いは禁物ですが、これまでよく言われていた「3日間禁欲をすると精子の状態がよくなる」などという考え方は間違っています。
■タイミング法の自己負担額は3000~4000円
排卵後は、受診して確実に排卵したことを超音波検査で確認し、前述の「LUF(黄体化非破裂卵胞)」などが起きていないかどうかを調べます。排卵後の卵巣を見ると、袋の中の水分がまだ残っていればつぶれた形をした卵胞が確認できますが、まもなく見えなくなります。ですから一般的に言って、超音波で見て卵胞が消えていたら、排卵されたということです。また、黄体期の中盤(排卵から7日目くらい)にも一度受診し、血液検査をして、妊娠の維持に必要なホルモン「プロゲステロン」の値を調べます。
そして妊娠判定の日を設定します。妊娠判定は、排卵から14~15日目です。
医師にかかり、薬を使ってタイミング法を行う場合の費用は保険でカバーでき、1周期あたりの自己負担額は3000~4000円です。年齢や回数の制限はありません。
----------
日本産科婦人科学会認定産婦人科専門医、日本生殖医学会認定生殖医療専門医、医学博士
1954年、愛知県生まれ。名古屋大学医学部卒。同大医学部産婦人科助手などを経て米国で顕微授精の研究に携わり、1995年、名古屋大学医学部附属病院分院にて精巣精子を用いたICSI(卵細胞質内精子注入法)による日本初の妊娠例を報告する。2004年に勝川で開院、2010年には浅田レディース名古屋駅前クリニックを開院、2018年には浅田レディースクリニック品川クリニックを開院。
----------
----------
出産ジャーナリスト
出産、不妊治療、新生児医療の現場を取材してきた出産専門のジャーナリスト。自身は子ども3人、孫1人。国立大学法人東京医科歯科大学、聖心女子大学、日本赤十字社助産師学校非常勤講師。著書は『卵子老化の真実』(文春新書)、『未妊 「産む」と決められない』(NHK出版)、科学ジャーナリスト賞受賞作『出生前診断 出産ジャーナリストが見つめた現状と未来』ほか多数。 http://www.kawairan.com
----------
(日本産科婦人科学会認定産婦人科専門医、日本生殖医学会認定生殖医療専門医、医学博士 浅田 義正、出産ジャーナリスト 河合 蘭)
外部リンク
この記事に関連するニュース
-
不妊治療で重要な胚培養士の効率化を支援する顕微鏡、ニコン子会社が開発
マイナビニュース / 2024年7月10日 17時54分
-
妊娠を望むかもしれないなら知っておきたい「AMH」とは?
QLife / 2024年7月5日 13時0分
-
産婦人科医が語る「AMH」の重要性 - 不妊治療が保険適用になり2年、現場で起きていることは【取材レポ】
マイナビニュース / 2024年7月2日 9時15分
-
更年期からの女性ホルモンとの付き合い方!閉経後に困らないために今からできる対策は?
ハルメク365 / 2024年6月24日 18時50分
-
若者の生理痛は放置してはいけない?鍼灸治療で生理痛は良くなる?!
JIJICO / 2024年6月18日 7時30分
ランキング
-
1ドラマ「西園寺さん」ヒットの予感しかない3理由 「逃げ恥」「家政夫ナギサさん」に続く良作となるか
東洋経済オンライン / 2024年7月16日 20時0分
-
2「これは奇跡...」破格の1人前"550円"寿司ランチ。もうこれ毎日通いたい美味しさ...。《編集部レポ》
東京バーゲンマニア / 2024年7月16日 7時2分
-
3月々のスマホ代を「高いと感じる」…「2000円もすることに驚いた」「安いプランなのに高い」格安プランに乗り換える?
まいどなニュース / 2024年7月16日 19時45分
-
4丁寧な言葉遣いで一見おとなしい人ほど陰湿攻撃がエグい…「目に見えない攻撃」を繰り出す人「6パターン」
プレジデントオンライン / 2024年7月16日 15時15分
-
5夏本番となり職場や電車内などで発生する「ニオイ問題」 揉めるぐらいなら我慢したほうがいいのか、解決策は「ない」という現実
NEWSポストセブン / 2024年7月16日 16時15分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください











