減塩しても高血圧はなぜ改善しないか…東大医学部卒医師が明かす治療法の裏側とは
プレジデントオンライン / 2023年9月22日 10時15分
■I.健診編
1.健康診断にメリットがないエビデンスとは
健康診断は、健康状態を確認し、病気を予防する目的で行われます。ですが、結論から言えば、健康診断に健康上のメリットはほとんどありません。
2019年に、過去の研究データをすべてまとめた論文が発表されました。その中で、健康診断を行った人と行わなかった人で、病気による死亡率に差がつくかどうか検証しています。論文の要旨にはたった一行こう記されています。
〈全体的な健康チェックが有益である可能性は低い〉
この結論は、健康診断を行った結果、ガンによる死亡率、あるいは心筋梗塞(しんきんこうそく)や脳卒中による死亡率が下がっていないというエビデンスに基づいています。それは、健康診断で治療できる病気が都合よく見つかる可能性は極めて低いからです。
なかには自覚症状がないうちに病気が進行し、気づいたときには手遅れになってしまうのではないかと心配して、健康診断を受ける人もいるでしょう。しかし、そうした恐ろしい病気はそれほど多くはありません。そもそも早期発見と早期治療によって治療効果が高まる病気はごく一部です。ほとんどの病気はどんなに正確な検査があろうと早期発見しても結果は変わりません。
もうひとつ知っておいてほしいのが、検査による害です。
レントゲンによる放射線被曝(ひばく)によって発ガンしたり、内視鏡を挿入したときに体のどこかが傷ついたりするかもしれない。非常にまれにではありますが、こうした危険性はゼロではありません。より注意しなくてはならないのは、異常が見つかったあと――いわゆる過剰診断の問題です。
それまでは問題なく生活していたのに、健康診断で異常が見つかって、手術をしたものの合併症で感染症にかかったり、患部の周囲を傷つけて機能障害を負ったりするケースがあります。
たとえば、前立腺ガンの手術を受け、排尿機能や勃起(ぼっき)機能にかかわる神経が傷ついて障害が残ってしまう場合があります。結果的に、将来の前立腺ガンから命を救われた人もいる半面、放っておいても悪さをしないガンを切ったことで、障害を負ってしまう人もいる。実は、ほかの死因で亡くなった人を解剖すると前立腺ガンが見つかることがよくあります。前立腺ガンに限らず、放っておいても大丈夫な病気はたくさんあるのですが、病気を見つけたら治療をしたくなってしまうので、調べないほうがいい場合も多いのです。
過剰診断という点で見逃せないリスクがもうひとつあります。
健康診断を受け、ガンなどの疾病が見つかったとします。本人の心理面以上に深刻なのが、社会的な影響です。もしもあなたが会社の人事部で採用担当だったとしたら……。健康状態の欄に、数年前にガンと診断され、経過観察中だと記されていたらどう受け止めるでしょう。健康に不安があるのなら採用を見送ろうと考える人もいるのではないかと思います。
もちろん合理的な理由がない場合、病歴で不採用にするのは違法ですが、どこでバイアスがかかるかわかりません。同じことが結婚でも起こる可能性がありますし、保険に加入できなくなるかもしれません。
2.人間ドックは健康診断よりハイリスク
そうした前提に立てば、より多くの検査を行う人間ドックも、効果よりリスクが高いことがわかっていただけるのではないでしょうか。
一般的な健康診断さえ、ほとんどが効果がないのは、見つけなくてもいいものを探しているからです。人間ドックによって検査を付け加えても、ムダが増えるだけです。同様に「ワンコイン健診」も考え方がおかしい。ワンコインで気軽に健診を受けられるというのが「ワンコイン健診」のウリなのでしょうが、立ち止まって少しだけ考えてみてください。
自覚症状がないのに、なぜ健診を受ける必要があるのか。目的がないのに、検査を受けてどうしたいのか。現在の健康状態の確認のために「ワンコイン健診」を受ける人がいるかもしれませんが、いま生活に不自由を感じていなければ、それが健康の定義です。
3.メタボ健診を受けても寿命は延びない
08年からはじまったメタボ健診にもリスクがともないます。メタボ健診はみんなが痩せれば、病気が予防されて、医療費が削減できるという考えで推奨されているのだと思います。しかし、それは完全に間違った考え方に基づく、自業自得論にほかなりません。
理由は3つあります。
第1が好きな物を食べて太っても個人の自由だという倫理的な問題があります。第2に社会全体の医療費削減のためだとはいえ、太っている人ばかりに痩せる努力を強いるのは不公平です。第3に、メタボ健診に寿命を延ばす効果はありません。
確かにメタボリック症候群と呼ばれる太った人に、心血管疾患が多いのは事実です。ただ注目していただきたいのが、メタボとは何か、ということ。
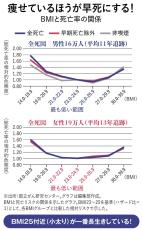
オーバーウエートの度合いを測るBMI値〈体重(キログラム)÷身長(メートル)÷身長(メートル)〉という数値があります。様々な研究から25前後が寿命を延ばすのにベストな値だと言われています。しかし、メタボはオーバーウエートとも異なるし、高血圧でも高コレステロール血症でも糖尿病でもない。どの病名にも当てはまらないけど、どれも少しずつ数値が悪い。その状態をメタボと呼んでいるにすぎません。
病気ではないにもかかわらず、メタボ健診で異常が見つかった場合は、特定保健指導を受けて生活習慣を見直せと言われます。メタボ健診をふくめて効果がないのに、これだけ健康診断が行われていると「監視医学」と呼ばれる問題につながります。仮にメタボ健診でコレステロールに異常値が出たとしても体を拘束されたり、誰かに監視されたりするわけではありませんが、検査結果を突きつけられると自分の生活がいつも見張られているような気持ちになる。食事の量を減らしたり、禁煙したり、好きでもない運動をしないといけないと思い込んでしまう。
では、なぜ、効果がないのに厚生労働省は健康診断を推奨するのか。
職場健診の根拠法令は労働安全衛生法ですが、問題はそれが、工業化を進めた時代に定められた法律だということ。
粉塵を吸い込む炭鉱労働者や、熱い蒸気が噴き出す機械を操作する技師らの症状を見つけるために健康診断が行われました。
かつては危険な労働環境が数多くありましたが、現代は改善されました。特にデスクワークを行う人まで健康診断を受ける意味はありません。完全に時代遅れなのに、いまだに事業者に職場健診を義務づけているのは政治の怠慢ではないでしょうか。
ここまでは、自覚症状がない人にとって、健康診断がいかに無意味かをお話ししてきました。しかし、体になんらかの異変を覚えた人にとっての検査は意味合いがまったく異なります。
自覚症状がない人とある人とでは事前確率が数十倍、数百倍も変わってきます。つまり、検査をする前から病気の確率が高いとわかっている人なら、検査の陽性・陰性で振り分けることに意味があるのです。
人間は具合が悪くなれば、異変を感じます。ケガをすれば痛みますし、バイキンが入れば熱が出ます。毒物を飲めば吐き気をもよおし、酸素が足りなければ息が荒くなります。体に異変を感じてから、医師の診断を受けても遅くはないのです。
■II.検診編
1.大腸ガン検査を受けても99%以上の人には意味なし
健康状態を確認して病気を予防することが目的の「健診」に対して、特定の病気を発見する検査が「検診」です。
厚労省は次の5つのガンの検診を推奨しています。大腸ガン、胃ガン、肺ガン、乳ガン、子宮頸(けい)ガン。この5つ以外にも膵臓(すいぞう)ガンや前立腺ガン、甲状腺ガンの検診を謳(うた)う病院やクリニックはたくさんあります。
最近話題なのが、線虫という小さな虫に人間の尿の臭いをかがせて、何種類ものガンを見分ける線虫ガン検査です。しかし、検査精度が広告の内容よりもかなり低いという懸念もあり、効果に期待は持てません。
厚労省が5つのガン検査を推奨しているのには理由があります。それ以外のガン検診が有効だというエビデンスがないからです。端的に言えば、ムダな検査がたくさんあるのです。
世界的に検査のムダが問題視されているのが、甲状腺ガン検診です。韓国では1990年代以降に検査が急増し、2011年に甲状腺ガンと診断された人は93年に比べて15倍に増えました。しかし甲状腺ガンで亡くなる人は増えも減りもしませんでした。甲状腺ガン検診がムダだった証拠にほかなりません。医師は検査の害を知っていますので、ここぞというときのために検査を温存しています。それなのにムダな検診をしたせいで治療しなくてもいいガンが見つかり、ムダな手術やムダな抗がん剤を投与したりして、合併症や薬の副作用で亡くなってしまっては検査の意味がありません。
そもそもなんの症状もない人にガンが隠れている可能性は低い。加えて早期治療が有効な種類のガンを、ちょうどいいタイミングで見つけられる可能性はさらに下がります。体に悪さをしないガンを見つけても、凶悪すぎて治療ができないガンを見つけても、ムダと言えます。ムダが多すぎて害が利益を上回ってしまうのが、検診の問題と言えるでしょう。「健診編」でも触れましたが、健診や検査には、効果を上回る害がある場合があります。特に病気で困っているわけでもない人が、公的に推奨されていない検査を試すのはお勧めできません。
そんななかで有効な検診として代表的なのは大腸ガン検診です。便潜血や内視鏡を用いた検査を行って、大腸ガンを早期発見し、早期治療をして大腸ガンによる死亡を防ぐ。そのための検査です。
とはいえ、検査を受けなくても99%以上の人には影響がないというのも事実です。内視鏡で大腸ガンを探す検診を一度だけ行ったグループとそうでないグループではどのくらい大腸ガンによる死亡が減るかを調査したデータがあります。検査しなかったグループでは11万人中、996人が大腸ガンで亡くなりました。割合で言えば、0.9%。一方、検診を行ったグループで大腸ガンで亡くなったのは5万7000人中、353人。0.6%です。検診の結果、大腸ガンによる死亡が0.9%から0.6%に減ったことになります。0.3%の差とすると、残りの99.7%の人は大腸ガン検診を受けようが受けまいが関係がなかったことになります。この差を大きいと捉えるか、小さいと見るかは検診を受ける人の判断次第です。
加えて検診によって大腸ガンの死亡が0.3%防げたとしても、長生きできるのかは不明です。というのも、大腸ガンに限らず、ガンになるくらいの年齢になれば、脳卒中や心筋梗塞、肺炎のリスクも高まります。そうした死因をふくめるとガン検診で長寿になるというエビデンスはないのです。
2.肺ガン検査は非喫煙者なら受ける必要なし
肺ガン検診に関して厚労省は、レントゲンと喀痰(かくたん)検査を推奨しています。アメリカの予防医学作業部会はヘビースモーカーを対象に絞って低線量CT検査を推奨しています。高リスクの人に絞るのは理解できます。タバコは肺がんの唯一の原因ではありませんが、喫煙者の肺ガン発生率が上がるのは事実です。非喫煙者に比べて喫煙者の肺ガンの発生リスクが6倍から10倍というデータもあります。それくらい高リスクなら検診の利益もありそうですが、誰彼となく、それも感度の低いレントゲンの検診というのはデータからも支持されません。特に喫煙歴がない、受動喫煙もしていない人は肺ガン検診を受ける必要はありません。
3.乳ガン検査は日本人には効果が小さい
乳ガンは女性の死因の上位に入ります。その点では厚労省が乳ガン検査を勧める理由は理解できます。ただ乳ガン検診を誰に行うべきかで世界的な論争が続いています。
1980年代くらいまでのデータを見ると、乳ガン検診によって死亡者は多少減っているようです。ただ乳ガン検診反対派の医師は次のように主張します。80年代といまでは時代が違う。手術の技術や薬の開発も進んでいるから、乳ガンでも死亡する確率は下がっている。だから検査は必要ないと。その意見には私もある程度賛同します。さらに日本人特有の事情が加味されます。ヨーロッパやアメリカ、カナダでは日本よりも乳ガンで死亡する患者の割合が高い。そうした影響で、マンモグラフィ(乳房X線検査)の研究のほとんどが欧米で行われています。日本とアメリカを比較すると人口10万人あたりの乳がんによる死亡者数は倍近くの差があります。そう考えると日本では乳ガン検査の効果はより小さいはずです。
一般的に検診は、異変の見逃しをなくせるように感度の高い方法が選ばれます。マンモグラフィもそう。見つかるのは悪性の乳ガンだけではありません。放っておいても体に悪影響がない良性の線維腫(せんいしゅ)や嚢胞(のうほう)なども検知します。日本では40歳くらいからマンモグラフィを使った乳ガン検査を受ける人が多いのですが、世界的には50代以降からが主流です。20代、30代の症状がない女性が検査する場合、社会的なリスクを考慮すべきです。もしも未婚の女性にガンが見つかったとしたら……。それがたとえ治療する必要がないガンだったとしても、結婚や就職などの選択に影響を受けかねません。

4.ピロリ菌感染率の低下で胃ガン検査もいまや必要なし
次に胃ガン検診について見ていきましょう。日本人にとって大腸ガンと肺ガンに並んで死亡者の多いのが胃ガンです。胃ガン検診の効果は検証されていないにもかかわらず、検査を受けることが定着してしまいました。胃ガン検診によって死亡率がどの程度下がったのか、あるいは変わらないのか、いまさら検証できない状況です。
胃ガンは東アジアに集中しています。原因はピロリ菌の感染率の高さかもしれません。欧米ではそもそも胃ガンが少ないから検診をしようという発想もない。だから胃ガン検診についての研究もほとんどありません。
最近は日本でもピロリ菌感染率が下がり、胃ガンでの死亡も減る傾向にあります。そうした現状を踏まえると、胃ガン検診もお勧めできません。
5.子宮頸ガンは死亡者数が少なく検査の効果が薄い
胃ガン検診と似た状況なのが、子宮頸ガン検査です。欧米では、40年代から50年代に子宮頸ガン検診が普及しました。日本における胃ガン検診同様に、いまさら検診で死亡者が減るのかどうかを検証できないほど定着してしまっているのです。
ここで注目したいのが、日本が行っている細胞診検査による子宮頸ガン検診で死亡者は減らないというインドの研究報告です。子宮の入り口の細胞から顕微鏡(けんびきょう)でガン細胞を見つけるのが、細胞診検査です。子宮頸ガンの原因と考えられているのが、ヒトパピローマウイルス(HPV)です。インドの研究では、細胞診検査よりも、このウイルスに感染しているかを調べる検査のほうが、子宮頸ガンによる死亡を減らせると指摘しています。ただ、1件の研究だけで重
また昨年、日本でHPVワクチンの積極的な勧奨が再開されました。ワクチンで子宮頸ガンを減らせるのか。この議論もまだ決着がついていません。そもそも日本ではこれまで見てきた大腸ガン、肺ガン、胃ガン、乳ガンに比べて子宮頸ガンによる死亡者は少ないのです。肺ガンの年間死者数は7万5000人を超えます。大腸ガンは約5万人、胃ガンは約4万人です。乳ガンでも1万5000人程度が亡くなっています。対して子宮頸ガンは年間約3000人。厚労省が推奨する大腸ガン、肺ガン、胃ガン、乳ガンの検診は死亡者の多いガンを狙っています。子宮頸ガンは若い人にもあると言われますが、人数で言うと少数です。
若い年代がガン検診を受けようと思うなら注意してほしいことがあります。ガン検診は、そのガンに罹患(りかん)しやすい年齢の人を対象としていることです。繰り返しになりますが、症状のない若い世代にガンが隠れているケースはほぼなく、検査したとしても効率よくガンを発見できるとは限らないのです。
それなら、より“優れた検査”を受ければいいのではないか。そうすれば、もっと効率よくガンを見つけられるのではないかと考える人もいるでしょう。または、一つの検査で決定的な効果がないのなら、複数の検査を積み重ねればいいと思う人もいるかもしれません。その前提にあるのが、検査は悪いものではないという思い込みです。しかし現実には優れた検査はきわめてまれです。逆に、余計なものを見つけてしまって人生の足かせになることすらありえるのです。
6.CT検査やMRI検査は優秀とは限らない
「検診でCT検査やMRI検査をやるべきか」については、目的を決めないと良いか悪いかを考えられません。肺ガン検診で低線量CTを使うのはいいかもしれませんが、ほかの病気についてはまったく別の議論が必要です。そもそも検査に優劣があるという考えがナンセンス。調べたい病気に対する感度と特異度(図表「むやみにガン検査を受けないほうがいい」参照)を知ったうえで、検査の特徴が目的にかなうように使い分けないといけません。そのような話が面倒な人は、自治体から案内が来る検査だけを受け、ほかの検診はいっさい考えず、困った症状が出たときだけ病院に行くのがおすすめです。
■III.薬編
1.血圧を下げる薬を飲んでも99%の人には効果なし
血圧を下げる薬の試験では、血圧を下げれば心筋梗塞や脳卒中の確率を下げられることが証明されています。ここでポイントとなるのが“確率を下げる”の意味です。研究期間に病気にならなかったとしても、もっと長い目で見ればいつかは病気になります。ガンや脳卒中、心筋梗塞は自然な老化現象と言えます。年を取れば誰もが絶対にかかる病気です。その意味で、降圧薬の服用は病気の“先送り”にすぎません。
アメリカの学会が提供する「ASCVD Risk Estimator」という面白いサイトがあります。血圧や年齢、喫煙歴などを入力すると10年以内に脳卒中や心筋梗塞になる確率を教えてくれます。ただこの計算は主に白人のデータを基につくられています。アジア人のどのくらいが当てはまるかはわかりませんが、ここで出た確率を下げて発生を先送りにするのが、降圧薬の役割と言えます。
どのようなプロセスで高血圧の治療に降圧薬が用いられるようになったのか見てみましょう。高血圧の基準は1959年にWHOの報告書で「正常血圧と高血圧の人の間に明確な境界線はない」としながら「160/95mmHg」としています。その後、血圧を下げる利尿薬が登場し、70年代から80年代に降圧薬を使うようになりました。薬ができたから、みんな使うようになったという流れです。血圧を下げるとどんな効果があるかエビデンスがない状態で、降圧薬が広まっていきました。
その後、93年にアメリカが高血圧の基準を「140/90mmHg」に引き下げます。理由は臨床データをもとに「160/95mmHg」より下げたほうが脳卒中や心筋梗塞を防げると考えたからです。
では、血圧を下げるとどれくらい脳卒中や心筋梗塞を防げるのか。
降圧薬の研究では血圧を下げなかった場合、1年あたり心筋梗塞や脳卒中になる人が3.2%いました。血圧を下げるとこれが2.6%に減りました。差は0.6%。つまり99.4%の人は血圧を下げても下げなくても結果は変わらなかったのです。0.6%という数字をどう捉えるかも、その人次第と言えます。若いから多少血圧が高くても降圧薬を飲まないという選択をした人がいたとしても、それは決して間違いではありません。
血圧と脳卒中や心筋梗塞の関係性について、似たデータをもうひとつ紹介しましょう。
脳卒中や心筋梗塞のリスクが高い人から低い人を4段階にグループ分けし、それぞれのグループで病気をどれくらい減らせたのか調査した論文があります。その結果、もっともリスクが低いグループでは血圧を下げないと6%の人が病気になり、下げても4.6%の人が病気になりました。血圧を下げると病気になる確率が1.4%減ったのです。逆に言えば、残りの98.6%の人が血圧が高いままだろうが、下げようが運命を変えることはできなかったということになります。
降圧薬を服用しはじめたら死ぬまで飲み続けなければならないと思っている人も多いようです。もちろん長期間、持続的に薬を服用すれば、血圧が低い状態を維持できる。医師の立場としては、重い病気や死亡のリスクを考えて「飲み続けなければならない」という言い方になるのだと思います。
ただし医師が何を言おうが、最終的に服用するかどうかは患者本人の考えです。途中で考えや気持ちが変わることもあるはずです。長生きにはこだわらない。そう考えて、服用をやめるのは患者さんの自由です。やめれば代わりに薬代と、医師にかかる時間と、もしかしたら薬の副作用と、何よりも「自分は病気だから管理されていなければならない」という思い込みから解放されるかもしれません。
ここで考えてほしいのが「健康寿命」と寿命について。寝たきりや介護が必要な状況にならず日常生活を送れる期間を「健康寿命」と呼びます。これを延ばし、「ピンピンコロリ」(死ぬ直前まで元気で過ごし、病気で苦しんだり、介護を受けたりすることがないまま天寿を全うすること)を目指している人が多いと思います。
しかし、健康寿命が延びれば、普通はその分寿命も延びます。みんな健康寿命だけ延ばしたいでしょうが、それは幻想です。結局、人間、寝たきりや要介護になることはほぼ避けられません。降圧薬を服用する場合、そうした前提に立って“先送り”するのかどうかを検討するのがいいと思います。
2.コレステロールを下げる薬には命にかかわる副作用が
コレステロールも脳卒中や心筋梗塞に関連するので、薬を飲んでいる人はたくさんいます。確かに薬を飲めば、コレステロールの数値が下がり、心筋梗塞や脳卒中のリスクは軽減されます。しかし、降圧薬の服用と同じで、薬を飲んでも飲まなくても短期的には大多数の人の運命は変わりませんし、長期的には運命を先送りしただけです。
利益が小さい薬は害を厳しく見るべきです。たとえばコレステロール値を下げるスタチンという薬は副作用がごく少ないのですが、まれに横紋筋融解症(おうもんきんゆうかいしょう)という副作用があります。横紋筋というのは体を動かす筋肉で、文字通り筋肉が破壊されてしまうのです。破壊された筋肉からこぼれだした物質が血液に乗って腎臓を傷めて、最悪命にかかわるケースもあります。非常にまれなこととはいえ、横紋筋融解症を恐れてスタチンの服用を避ける人もいます。医師の観点では、横紋筋融解症のリスクは、コレステロール値を下げた影響で防げる脳卒中や心筋梗塞のリスクの数十分の1にすぎないので、差し引き飲んだほうがよいことになるのですが、そんな引き算はフェアでないと感じる人もいるでしょう。
こう説明すると心筋梗塞や脳卒中のリスクを大して軽減できないうえ、副作用もあるなら薬に頼っても意味がないと思う人もいるかもしれません。それはそれで尊重するべき価値観です。
しかしあくまで長寿第一、健康第一が前提なら、医師が嘘をついているわけではありません。病気のリスクを最小限にとどめるにはやはり薬が一番だから処方されるのです。「生活習慣編」で詳しく話しますが、薬の効果に限界があると知った患者さんから「健康な生活が第一なんですね」という反応が返ってくることがあります。それは誤解です。食事療法や運動療法の効果は、薬よりも劣っているからです。
3.血糖値を下げる薬で寿命が縮む可能性も……
血圧やコレステロールと同じように、血糖値も「健康な生活」でコントロールできるというイメージがあるかもしれません。
血圧やコレステロールを下げるのは脳卒中や心筋梗塞を予防し、死者を減らすことが目的です。しかし血糖値を下げても脳卒中、心筋梗塞が減るのか、はっきりした数字がありません。
薬で血糖値を下げる目的は、合併症の予防です。糖尿病になると網膜症(もうまくしょう)で失明したり、腎機能が悪化して透析になったりして生活に大きな影響が出てくるからです。基本的に血糖値が高ければ、薬を服用して数値を下げます。
しかし2000年代以降に、血糖値を下げすぎると副作用によってかえって寿命を縮める疑いが出てきました。ですから現代では血糖値が下がりすぎたら薬を減らすのは、糖尿病内科医の標準的な治療法です。
しかし私自身が診療をして出会うのが、下げすぎた状態で長年放ったらかされた患者さんたちです。血糖値を下げすぎると薬の副作用が増えることを考えないのか、血糖値が低ければ低いほどいいと思っているのか……。そんな医師もいるようなのです。
糖尿病の薬のうち、比較的新しいSGLT2阻害薬というタイプの薬には利尿作用があります。体の水分が出ていくので体重を調整して心臓の負担を軽くできる。そのため心不全の薬としても用いられはじめています。またGLP-1アナログというタイプの薬は食欲を減らして体重を減らす作用があり、ダイエット効果を謳って処方する個人クリニックもあるので学会が難色を示しているほどです。薬の利点を活かすのはいいのですが、果たして患者は副作用を把握しているのか、あるいは医師が説明しているのか。
薬を服用するうえで薬の素性を知ることは大切です。自分で服用する薬に、どのくらいの効果とどんな副作用があるのか調べてみる。論文が読むのが難しかったら医師や薬剤師に聞いてみる。ただそれ以上に大切なのは、自分がどうしたいか。長生きしたいのか。寿命が少々短くなっても好きなことをして自由に生きたいのか。薬を服用する前に考えておくべきです。
■IV.生活習慣編
1.減塩しても脳卒中や心筋梗塞の予防効果はない
最後に、巷で言われるように生活習慣を改善すれば、病気にかからずに長生きできるのか考えてみます。
高血圧と診断されてもいないのに「減塩しなさい」と言われて、食事に気を使っている人もいるのではないでしょうか。でも、残念ながら減塩に効果はありません。減塩はエビデンスもないのに、長いこと推奨されてきました。それは世界共通で、世界保健機関(WHO)も減塩を勧めています。WHOの目標は、1日5グラム。一方、厚労省は成人男性で1日7.5グラム、女性で6.5グラムを基準としています。しかし実際は、日本人は平均して1日で10.1グラムの塩分を摂取しています。
不思議なのは全世界で「塩を減らせ」と言っているなかで、日本人が塩をたくさん摂っているにもかかわらず、なぜか長生きだという事実です。
冷蔵庫のなかった時代にはいろいろな食べ物を塩漬けにしていましたから、世界各地で塩分摂取量はいまと比較にならないほど多かったのですが、高血圧が注目されたのはむしろ最近です。なぜなら冷蔵庫がないほど昔には飢餓(きが)とか感染症の脅威が強く、人は心筋梗塞や脳卒中になる年齢を迎える前に死んでいたからです。
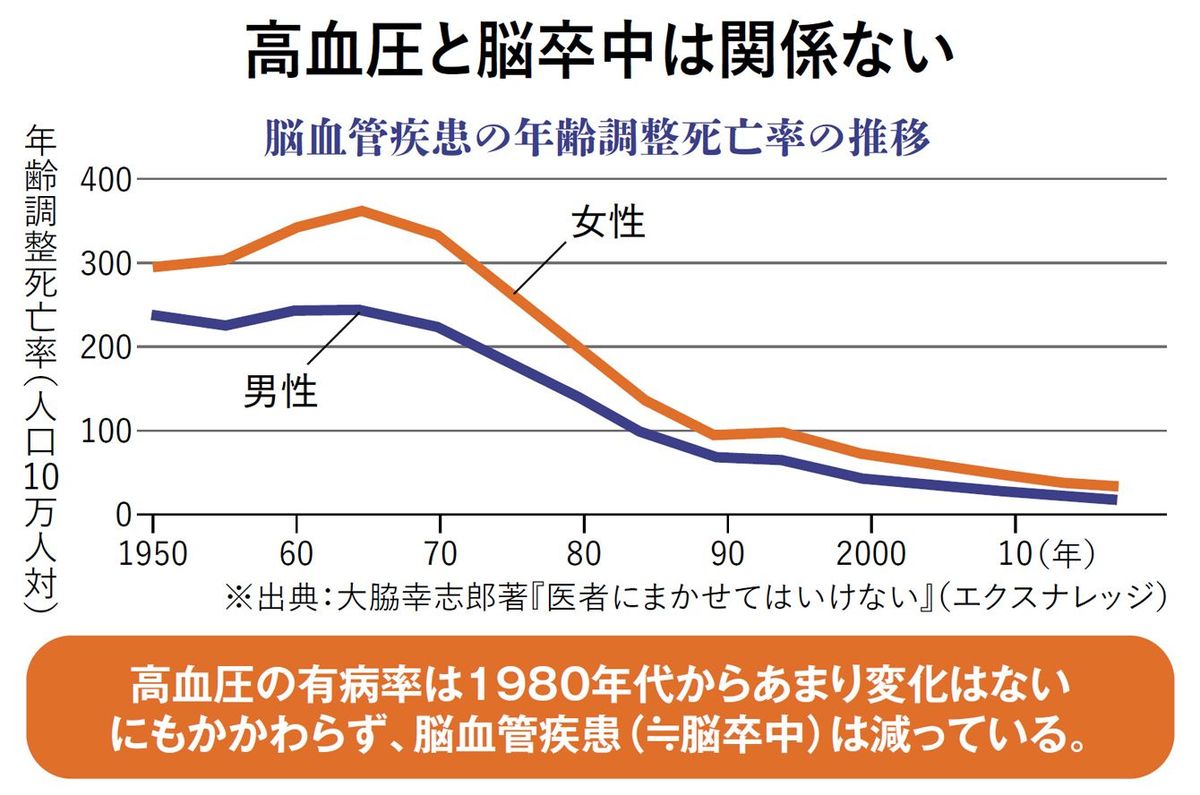
1950年代、日本のある地域では1人で1日27グラムの塩を食べていました。現在の3倍近くの塩分量です。その時代から徐々に塩分摂取量が減ってきました。しかし脳血管疾患による死亡率の推移を見ると、60年代に死亡率が上がっています。そのうえ、高血圧の人の数も減っていない。このデータを見る限り、減塩で高血圧や脳血管疾患を防げるとは信じられません。
最近、塩と血圧の関係について、過去の研究データをすべて集めて検証するという大がかりな取り組みが行われました。これによるとアジア人でもともとの血圧が高くなければ、塩分を減らしても血圧は下がらないという結果が出ました。減塩しても意味がないということです。
ただし、すでに高血圧と診断された人が減塩すると7mmHgくらい血圧が下がるという結果でした。それなら減塩にも効果があるのではないかと受け止める人もいるかもしれません。ただ、血圧を測る習慣がある人ならご存じだと思いますが、血圧はつねに上下します。少し体を動かしだけでも上がるし、部屋が寒くても上がります。同じ日に2回続けて測っても5mmHg、10mmHgの差が出ます。減塩の効果とされる7mmHgは誤差のようなものです。
減塩で血圧を下げる効果はあまりに小さいので、本来の目的にかないません。本来の目的というのは、高血圧が引き起こすとされる脳卒中や心筋梗塞を減らして長生きできるかどうか。その観点で見た同様のデータもあるのですが、塩分を減らしたことで、脳卒中、心筋梗塞を予防する効果は確認できませんでした。
また「薬編」でも紹介しましたが、降圧薬を服用しても心筋梗塞や脳卒中は少し先送りにされるだけです。ましてや減塩しても少しだけしか血圧は下がりません。降圧薬より効果はさらに小さい。だから、高血圧の人が減塩しても病気を防ぐことはできないのです。減塩に意味はないと断言していいと思います。
2.「油は太る」は真っ赤な嘘だった
次に油を控えたほうがいいのかどうかについて考えてみます。
油を控えることに関しては減塩よりも根拠が不明です。長年、油が太る原因になるという間違った考えが信じられていました。その影響で定番となっていたのが低脂質食ダイエットです。しかし低脂質食ではお腹が空きます。それよりも、米やパンのほうが太る原因だったのです。
ダイエットのために食事全体を少なめにした場合、全体の量が同じなら油の割合が高めのほうが痩せる効果が高まります。最近、盛んに行われている糖質制限ダイエットがそうです。
糖質制限ダイエットとは、食事のなかで、糖質が多くふくまれる米やパンを減らし、油は減らさない痩せ方です。食事を減らせば痩せるのは当たり前ですが、そんなことをしたらお腹が空いて続かないので、なるべく満腹感を維持したまま痩せようという工夫から誕生したのが、糖質制限ダイエットと言えるでしょう。
3.瘦せるために運動しても徒労に終わる
運動も生活習慣改善の文脈で勧められるもののひとつです。年を取っても運動をすればそれなりに筋肉がつきます。年を重ねるにつれて、レベルを徐々に下げていくとしても、運動は続けていくべきだと考える人は少なくないと思います。それも一理あります。運動が好きな人はぜひ続けてください。
日本では不慮の事故で年間5万人の人が亡くなっています。そのうち転倒して死亡した人が約8000人。転ばないように筋肉を維持するのも重要かもしれません。
ただし好きでもないのに、健康のためにムリに運動する必要はありません。運動によって、逆に転倒してケガをして健康を害してしまうリスクもあります。当然、どんなに鍛えたとしても、誰もがいつかおとろえて動けなくなります。歩いていた人がいずれ杖をつくようになり、車いすに乗り、やがて寝たきりになる……。それが遅いか早いかの違いだけです。むしろ筋肉がおとろえるまでに病気で死ななかったことは喜ばしいとも考えられます。
痩せるために運動をしている人も多いと思います。実は、運動で消費されるカロリーは非常に少ない。運動後にスポーツドリンクを飲んだだけでチャラになってしまう程度のカロリーしか消費しません。運動だけでは痩せないと言っても過言ではないのです。
06年当時の研究データをすべて集めたデータによれば、食事制限だけで2.3〜16.7キログラム減るのに対し、運動に加え食事制限を行った場合は3.4〜17.7キログラム減るという結果が出ました。その差はおよそ1キログラム。ただ痩せたいだけなら、運動よりも食事制限に気を使ったほうが近道です。

■「自業自得」という考え方は変える必要がある
4.医者が勧める禁煙・禁酒は倫理的に問題あり
医者が健康のためだからと患者さんに「生活の楽しみをガマンしなさい」と言って、食事制限を課したり、好きでもない運動を強いたりするのは、倫理的な問題です。まさに禁酒や禁煙がそうです。
患者さんに「タバコを吸ってもいいですか?」「お酒を飲んでいいですか?」と聞かれれば、医者としては「やめたほうがいいですよ」と答えざるをえません。どちらも体に悪いことは明らかですから。
昔はお酒は少し飲んだほうが体にいいという話がありました。少量の飲酒によって、心筋梗塞が減るという説はあるにはあるのですが、だからといって飲まない人と比べても大した差はありません。それ以上に、健康被害が大きい。過剰な飲酒は肝臓を傷めて、食道静脈瘤(じょうみゃくりゅう)を引き起こしますし、交通事故などの社会的な失敗につながる危険性もある。飲酒のリスクを数えだしたら、キリがありません。それでも好きな人は飲みますよね。楽しいことにリスクがあるのは当たり前です。私自身も一生活者として、酒のない人生なんてつまらないと思います。
喫煙も同じです。喫煙は脳卒中のリスク因子です。肺ガンになる確率も高まります。それでもリスクを引き受けて、嗜好品(しこうひん)としてタバコを吸う権利はあるはずです。受動喫煙には気をつける必要がありますが、タバコを吸いたい人の権利をないがしろにしてはいけないと思います。人は健康のために生きているわけではないのですから。
医師の立場から言えば、減塩や運動、禁酒、禁煙など生活習慣にかんするアドバイスは便利です。効果があってもなくても責任をとらずにすむからです。
生活習慣の改善を勧めて血圧が下がれば「私の言うことをきいてよかったでしょう」という話になりますし、血圧が下がらなければ「もう少しがんばりましょう」と患者さんに責任を押しつけられる。
生活習慣病と呼ばれる高血圧や糖尿病などを、生活習慣の改善だけで完全に防ぐのは不可能です。それなのに、生活習慣病という名前がついているから、患者さんの自業自得という話になってしまいます。病気の人を自業自得と見るのは被害者バッシングそのものです。現在は高齢化が進んで脳卒中や心筋梗塞を経験する人が増えています。脳卒中や心筋梗塞にかかっても、一命をとりとめて後遺症を持ちながらも長生きする人も少なくありません。私たちはその人たちと一緒に生きています。私たち自身が脳卒中や心筋梗塞の後遺症に悩まされるかもしれません。
だからこそ「自業自得」という考え方は変える必要があります。その意味でも生活習慣病という言い方も適切ではありません。どんなに努力して生活習慣を変えたとしても、誰もが年齢を重ねれば、脳卒中、心筋梗塞、ガンからは逃れられないのですから。
----------
医師
1983年、大阪府に生まれる。東京大学医学部卒業。出版社勤務、医療情報サイトのニュース編集長を経て医師となる。首都圏のクリニックで高齢者の訪問診療業務に携わっている。著書には『「健康」から生活をまもる 最新医学と12の迷信』、訳書にはペトルシュクラバーネク著『健康禍 人間的医学の終焉と強制的健康主義の台頭』(以上、生活の医療社)、ヴィナイヤク・プラサード著『悪いがん治療 誤った政策とエビデンスがどのようにがん患者を痛めつけるか』(晶文社)がある。
----------
(医師 大脇 幸志郎 構成=山川 徹 図版作成=大橋昭一)
外部リンク
この記事に関連するニュース
-
実は交通事故より多い「お風呂での死亡者」…温泉療法専門医でさえ全力で止める〈危険な入浴法〉
THE GOLD ONLINE(ゴールドオンライン) / 2024年7月10日 11時0分
-
【正しい減薬のために守るべきステップ】どれから減らすか“優先順位”をつけることが重要 最初に減らすべきは「リスクが利益を上回る薬」
NEWSポストセブン / 2024年7月4日 16時13分
-
コレステロールを下げると、むしろ死亡率は上がる…あなたの健康常識を破壊する衝撃データ
プレジデントオンライン / 2024年7月3日 10時15分
-
「3大疾病」と「7大疾病」の対象になるのはどんな病気?50代が検討するときのポイント
オールアバウト / 2024年6月25日 19時30分
-
佐藤弘道さんは下半身麻痺で活動停止…「脊髄梗塞」はどんな病気?
日刊ゲンダイ ヘルスケア / 2024年6月21日 9時26分
ランキング
-
1実は「ポイ捨て」しまくっていたキャベツの栄養 科学で解明「芯はおいしくない」と思うなかれ
東洋経済オンライン / 2024年7月15日 15時0分
-
2「子どもは無料」で簡単につられる大人たちの盲点 企業側の仕掛けには「わかったうえで」乗りたい
東洋経済オンライン / 2024年7月16日 9時0分
-
3カップみそに入ってる「白い紙」は捨てる?捨てない? 気になるギモンをメーカーが解説!…正解は?
まいどなニュース / 2024年7月16日 14時35分
-
4「これは奇跡...」破格の1人前"550円"寿司ランチ。もうこれ毎日通いたい美味しさ...。《編集部レポ》
東京バーゲンマニア / 2024年7月16日 7時2分
-
5“新しい働き方”として定着すると思いきや…コロナ禍を経た今になって、強硬な「リモートワーク廃止論」を示す企業が現れた理由
THE GOLD ONLINE(ゴールドオンライン) / 2024年7月16日 7時15分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください