5分の照射でがんが消滅する…三木谷浩史が「おもしろくねえほど簡単だな」と唸った光免疫療法の新しさ
プレジデントオンライン / 2023年10月17日 13時15分
■革命的と言われる治療法の開発者は日本人
9割のがんに効く治療法がある。
そう聞いたらどう思われるだろうか。
光免疫療法。
そんな夢みたいな、と思われるかもしれないが、日本ではすでに実用化されている。2020年9月、厚生労働省から正式に承認を受け、楽天メディカルが普及に尽力中だ。
2011年に論文が発表されるやそのインパクトは医学界を超えて広がり、論文段階にもかかわらず、わずか2カ月後に時のアメリカ合衆国大統領バラク・オバマは年頭の一般教書演説で取り上げた。論文発表から10年も経たない異例の早さで日本は世界に先駆けて承認した。
この「革命的」とも「ノーベル賞級」とも言われる治療法の開発者は、小林久隆という日本人医師だ。渡米二十余年、全米最大・最古の医学研究機関、米国国立衛生研究所(NIH)で終身の主任研究員を務める。
天才と呼ばれる。
新聞も雑誌も「情熱大陸」も「ガイアの夜明け」も小林を取り上げた。一見、どこにでもいる普通の日本人の「おじさん」だ。酒をたしなみ、ともすれば関西弁のダジャレが口を衝き、アイドル好きでカラオケも歌う。関西人らしく、「人前に出たら一回は笑いをとりたい」とも口にする。
だが小林が開発した光免疫療法の原理は素人でも理解できるくらいシンプルで、安全で、鮮やかだ。楽天グループCEO三木谷浩史はこう言った。
「おもしろくねえほど簡単だな」
■がん細胞だけを狙う「光免疫療法」とは
光免疫療法は「第五のがん治療法」として注目を浴びる中、2020年9月に承認、12月に保険適用を果たすわけだが、まずは光免疫療法のざっくりとした仕組みはこうだ。
小川が出会った「奇妙な現象」のメカニズムは実にシンプルである。光免疫療法はがん細胞だけを狙い、物理的に、「壊す」のだ。がん細胞と特異的に結合したIR700(光感受性物質)が、近赤外線を当てられると化学反応を起こし、がん細胞を破壊する。これだけだ。
後の研究で詳しくわかったことでは、IR700は近赤外線を照射されると化学変化を起こして結合している抗体の形状を物理的に変化させる。その際、がん細胞に無数の穴を空け、穴から侵入した水ががん細胞を内部から破裂させるのだ。
この「がん細胞だけを狙い、物理的に殺す」という点が光免疫療法の重要な特徴だ。この仕組みはのちに詳しく見ていくことにする。
原理はシンプルだが、もちろんここには最先端の科学技術が詰まっている。
どうやってがん細胞にだけIR700をくっつけるのか? なぜ近赤外線を使うのか? 特定のがんにしか効かないのではないのか? そもそも、画像診断の研究をしていたはずの小林が、なぜ治療へと研究の舵を切ったのか?
■これまでの治療法との違い
その根底には、小林のサイエンティストとしての、そして医師としての、深い知見と哲学が宿っているのだが、詳細を見る前に、なぜこのシンプルな光免疫療法が「ノーベル賞級」と言われ、がん治療の「第五の治療法」と呼ばれるほどに注目されたのかを見ておこう。
「第五の」と言うくらいであるから、これまでに「第四」までが治療法として認められてきた。長らく「三大療法」とされてきたのが「外科療法(外科手術)」「放射線療法(放射線治療)」「化学療法(抗がん剤治療)」である。「第四の治療法」と呼ばれるのが本庶佑京都大学特別教授が開発に携わり、2018年にノーベル医学・生理学賞を受賞したことで知られる「がん免疫療法」だ。
これらの治療法とどこが違うのか。
■他の細胞が傷付く
標準治療における従来の「三大療法」と免疫療法の何が大きな違いなのかを見ていこう。
それぞれの治療法にメリットとデメリットがある。
「外科療法(外科手術)」は、がん細胞を完全に切除できれば体内からがんを消すことができ、「最も直接的かつ根治の可能性が高い」と言われる。
その一方で、当然のことながら、正常細胞も傷つける。どんな天才外科医でも、細胞レベルで選り分けて、がん細胞だけを取り除くことは不可能だ。大腸がんや早期の胃がんなどで内視鏡や腹腔(ふくくう)鏡を使うなど患者の負担が少なく済む手術もあるが、開腹手術や開頭手術となると術後の負担も大きい。臓器や体の部位を温存できないことももちろんありうる。
がんは成長すると原発巣、つまり元の発生場所から周囲の組織に浸潤したり、血液やリンパ液の流れに乗ってほかの臓器やリンパ節に転移する。そのため原発の腫瘍を切除するだけでなく、転移の可能性がある箇所も取り除く必要が出てくる。これを「郭清(かくせい)」と言うが、がん細胞の取りこぼしがないよう、マージンを大きく取っておくのが一般的だ。
がんの進行により、切除箇所を広げる術式を「拡大手術」と言うが、80年代に医師となった小林によると、「腹腔鏡手術が普及する90年代までは、身体の中がほとんど空っぽになるような拡大手術を受けた患者も少なくない」とのことだ。
■放射線治療のリスク
「放射線療法(放射線治療)」は放射線(高エネルギーX線、電子線、陽子線、重粒子線、α線、β線、γ線など)でがん細胞のDNAを傷つけて死滅させる治療法だ。体を切らずに治療できる。治療中の痛みもなく、体への負担が比較的少ない、外科手術が難しい場所にあるがんでも有効、などといった利点がある。
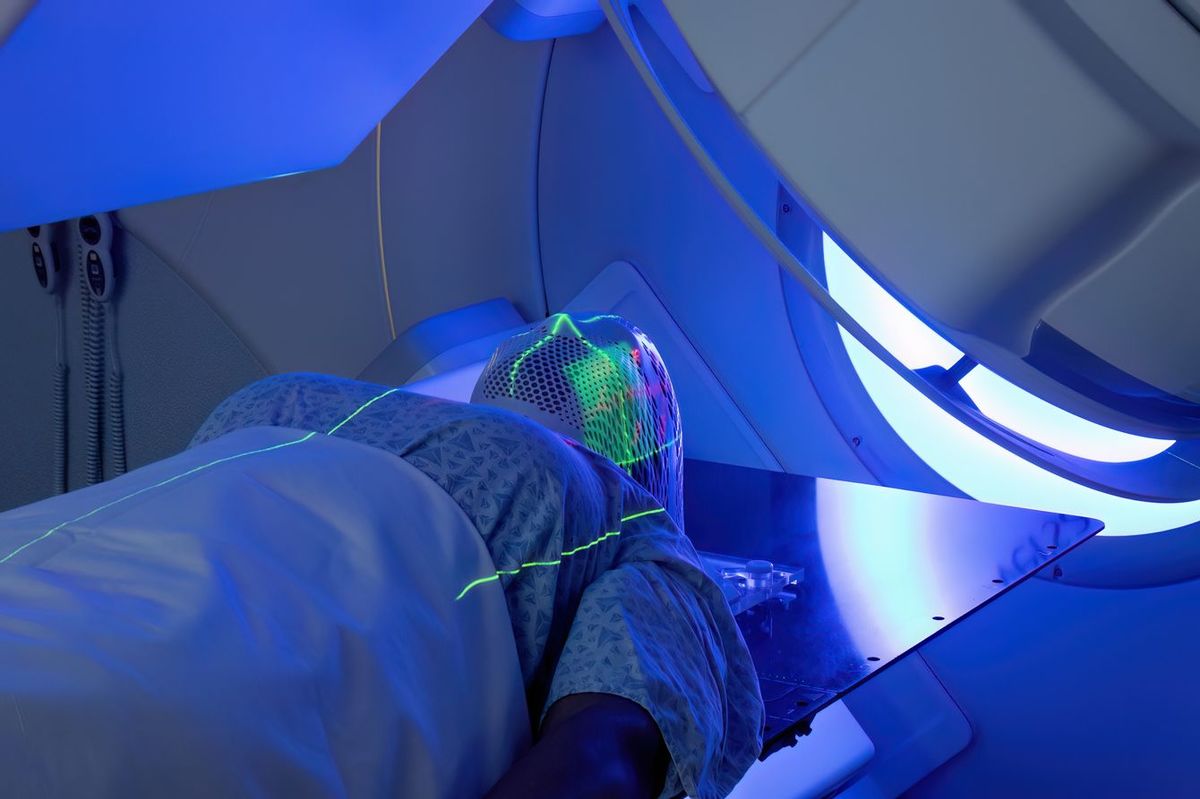
とはいえがん細胞を殺すほどの放射線を照射するので、がん細胞の周囲の正常細胞もダメージを受ける。近年ではよりピンポイントに照射ができるようになったが、それでもがん細胞だけに照射するのは不可能だ。
照射によって患部周辺の幹細胞が死滅してしまえば、がん細胞が死滅した後も組織を再生させることができず、いわば「焼け野原」のような状態が残ってしまう。
また、放射線感受性が高い免疫細胞などはほぼ死滅することになり、免疫機能は低下せざるを得ない。全身のだるさや吐き気といった副作用を伴うことも多い。同じ場所に再発した場合は、初発の際に照射した放射線量を考慮すると、定められた耐容線量を超えてしまうため再び放射線治療を受けられないことがほとんどだ。
■抗がん剤の副作用
「化学療法(抗がん剤治療)」は、外科手術では治療できない血液やリンパのがんも治療できる、体内に広く分布するがんに対応できる全身療法である、といったメリットがある。がんの増殖を抑えたり、転移や再発を防ぐ効果もあるとされる。
だが、抗がん剤の作用はがん細胞にだけ及ぼされるわけではない。正常細胞にも働いてしまう(分子標的薬を用いたがん薬物療法は後述する)。副作用をゼロにすることも困難だ。代表的なものだけでも吐き気、脱毛、倦怠(けんたい)感、頭痛、めまい、発熱、悪寒、発汗、疼痛(とうつう)、しびれ、麻痺、患部の腫れ、むくみ、咳、口内炎、食欲不振、高血圧、血尿、頻尿、下痢、皮膚障害などなど。
抗がん剤の祖は毒ガスと言われる。事実、日本初の抗がん剤「ナイトロミン」は第一次世界大戦の際にドイツ軍が使用したマスタード・ガス(イペリット)を起源としている。「毒をもって毒を制す」とでも言えばよいのだろうか、抗がん剤はその強い毒性でがんを攻撃する。その毒が正常細胞に影響すれば、「がんを叩く」という主作用以外の作用が起きてしまうのもいわば当然だろう。
■がん免疫療法との違い
また、がん細胞に抗がん剤に対する耐性がついてしまうことがある。その場合、その抗がん剤はもう使えなくなる。数週間で耐性ができることもあり、再発しても使えない。
原因の多くは、がんが変異することにある。がん細胞は正常細胞の100~1000倍の頻度で遺伝子に変異を蓄積していく。結果的に、過酷な環境を生き抜いたがん細胞だけが増えていき、投与できる抗がん剤の選択肢も減っていく。
「第四の治療法」とも言われる「がん免疫療法」にも触れておこう。
がん免疫療法とは「患者の免疫力を高めてがん細胞への攻撃力を強化する治療法」だ。
標準治療でも、免疫細胞が作るインターフェロンやインターロイキンといったタンパク質を投与して免疫細胞を活性化する治療法を「サイトカイン療法」と呼んだり、膀胱(ぼうこう)がん治療に使われる「BCG膀胱内注入療法」を「膀胱がん免疫療法」と呼んだりして、がん免疫療法の一種とする場合もあるのでややこしいが、国立がん研究センターの区分では、現在、保険適用となっているがん免疫療法は次の2つだ。
■「がん免疫療法」はまだ発展途上
「免疫チェックポイント阻害薬」を使うものと「エフェクターT細胞療法」(キメラ抗原受容体=CARの遺伝子を用いるCAR-T療法)である(ネットで検索すると大量に出てくるこれ以外の「○○免疫療法」は保険外診療、つまり自由診療なのでご注意を)。前者はがん薬物療法の一種とも言える。
「免疫チェックポイント阻害薬」はがん細胞を攻撃する免疫細胞のいわばブレーキを外し、CAR-T療法はその数を増やす。いずれにせよ「免疫の力を強める」治療法だ。まだ治療の対象となるがんは限られており、免疫チェックポイント阻害薬を使えるがん種でも効果が出るのは2割ほどというのが現状だ。
どちらも免疫細胞ががん以外の場所でも活性化しすぎることで重症化したり死亡したりするといった重篤な副作用の例も報告されている。患者自身の免疫細胞の性質に左右される面もあり、まだまだ発展の途上にあると言っていいだろう。
■光免疫療法は「がん細胞だけ」を狙える
では光免疫療法のメリットとはなんだろうか。
まずオバマの言葉を借りれば、光免疫療法は「がん細胞だけを殺す」ことだ。
従来の三大療法はどうしても正常細胞を傷つけてしまう。
どんな天才外科医でもがん細胞だけを摘出するのは不可能だ。どれだけピンポイントに放射線を当てようと、がん細胞の周囲の正常細胞も傷ついてしまう。抗がん剤治療は、ざっくり言えば「毒」をもってがんを制する治療法だ。がんだけでなく正常細胞にも「毒」の影響が出てしまう。
がん免疫療法はがん細胞を直接殺すわけではない。がん細胞を殺す免疫細胞を活性化するものだ。
光免疫療法は、近赤外線照射のスイッチを押せば、がん細胞だけが狙われ、選択的に壊される。
■何度でも治療ができる
次に、これは「がん細胞だけを殺す」ことと同義とも言えるが、「体への負担が少ない」点がメリットだ。つまり、何度でも治療することができる。
医学的には「低侵襲」という言い方をするが、人体には安全な薬剤を体内に注入し、安全な光を照射し、がん細胞が選択的に殺せるなら、体への負担はないはずだ。しかも、治療後には正常細胞が残る。がんがあった場所は元のきれいな状態に戻るに違いない。
それに対して、外科手術を行って切除した臓器や組織が戻ってくることはないし、切開したところは傷痕として残るかもしれない。放射線治療は当てられる線量が決まっており、放射線を浴びた通常の組織は元に戻らないことがある。抗がん剤治療の場合、がん細胞に耐性ができる場合があり、これも投与できる上限が決まっている。
最後に、「汎用(はんよう)性の高さ」だ。
本章の冒頭で、「がん細胞の表面には他の正常細胞にはないタンパク質が多数、分布している。がん細胞を移植されたマウスの体組織内に、このタンパク質とだけ(特異的に)結合する物質を送り込んでやれば、がん細胞にだけその物質がくっつくことになる」と述べた。この〈物質〉は免疫学では「抗体」と呼ばれる。後に触れるが、光免疫療法は抗体医薬の原理でがんだけを攻撃する。
■原理的には9割のがんをカバーできる
この抗体が特異的に結合するタンパク質(免疫学では「抗原」)は、一般には「腫瘍マーカー」として知られている。がんの種類によって作られるタンパク質が異なるため、がんの診断の際に利用されている。
EGFRというタンパク質は、多くのがんに発現する。頭頸部(けいぶ)がん、皮膚がん、卵巣がん、乳がん、肺がん、胃がん、すい臓がん、胆管がん、大腸がん、子宮がん、膀胱がんなどだ。
HER2(ハーツー)というタンパク質は、乳がんや胃がん、すい臓がん、胆管がん、膀胱がんなどで発現が見られる。
こうしたタンパク質(抗原)はすべてのがん患者で同様に発現するわけではないのが難しいところだが、この抗原に合わせて抗体を変えてやれば、がんの種類ごとに抗体がIR700をがん細胞のもとに運んでくれ、がんを殺すことができる。原理的には、9割のがんをカバーできるのだ。
■4~5分の照射で施術は終わり
つまり光免疫療法は「がん細胞だけを狙って殺す」「何度でも治療できる」「9割のがんをカバーする」ということになる。
光免疫療法が広く実用化されたら、そんな未来が待っているのだ。
がん検診でがんと診断されたとする。自分のがんが光免疫療法のカバーする9割のがんだということがわかり、光免疫療法での治療を選択したとする。
私たちはまず病院に行き、IR700を含む薬剤を点滴される。薬が患部に充分に行き渡る時間が必要だが、その間はただ待っていればいい。その上で医師の元に行き、患部に近赤外線を照射してもらう。強い光で細胞を焼くわけではないのに、がん細胞は照射の瞬間から壊れ始める。3センチ程度のがんであれば4~5分の照射で施術は終わるだろう。その後は体内に残った薬剤と壊れたがん細胞の排出を待つだけだ。
さらに普及が進めば、私たちはがん検診すら必要なくなるかもしれない。定期的に病院に行って薬剤を飲み、近赤外線の照射を受けておけば微小なうちにがんを退治できる。

そんな未来が来たならば、それは私たちががんという病から解放されることを意味しないだろうか。
かつて結核は「死の病」だった。
だが医学の進歩はその恐怖の記憶を遥かな過去に追いやった。
がんはどうだろう。
光免疫療法は実際にがん細胞を殺し、消滅させるだけでなく、私たちの「がんの記憶」さえ消すかもしれないのだ。それは「がんの消滅」と言ってもいいのではないか。
----------
ライター、編集者、構成作家、映像ディレクター
1973(昭和48)年、沖縄県生まれ。横浜国立大学経済学部卒。著書に『コンビニ外国人』など、共著に『本の時間を届けます』など。
----------
----------
米国国立衛生研究所(NIH)主任研究員
1961(昭和36)年生まれ。京都大学大学院医学研究科修了。医学博士。光免疫療法の開発者。
----------
(ライター、編集者、構成作家、映像ディレクター 芹澤 健介、米国国立衛生研究所(NIH)主任研究員 小林 久隆)
外部リンク
この記事に関連するニュース
-
近大、薬剤を高効率に取り込みがんの増殖をほぼ完全に抑制させる手法を開発
マイナビニュース / 2024年7月16日 12時32分
-
俳優の浜畑賢吉さんは81歳で他界…人生100年も可能になる前立腺がんの転移治療(中川恵一)
日刊ゲンダイDIGITAL / 2024年7月13日 9時26分
-
食道がんは最新治療法より化学放射線療法で…手術をパスする意義(中川恵一)
日刊ゲンダイDIGITAL / 2024年7月6日 9時26分
-
筑波胃腸病院が導入した理由「地域のがん患者さんに希望と喜びを与えたい」【ハイパーサーミア療法の今を知る】
日刊ゲンダイDIGITAL / 2024年6月28日 9時26分
-
「世界最高のがん治療」ともてやはされる、ある治療法。だが、その治験では驚くべき評価が下されていた。産官学を横断取材し、衝撃の事実に迫った医療ノンフィクション『がん征服』本日発売!
PR TIMES / 2024年6月17日 13時15分
ランキング
-
1ドラマ「西園寺さん」ヒットの予感しかない3理由 「逃げ恥」「家政夫ナギサさん」に続く良作となるか
東洋経済オンライン / 2024年7月16日 20時0分
-
2「これは奇跡...」破格の1人前"550円"寿司ランチ。もうこれ毎日通いたい美味しさ...。《編集部レポ》
東京バーゲンマニア / 2024年7月16日 7時2分
-
3月々のスマホ代を「高いと感じる」…「2000円もすることに驚いた」「安いプランなのに高い」格安プランに乗り換える?
まいどなニュース / 2024年7月16日 19時45分
-
4丁寧な言葉遣いで一見おとなしい人ほど陰湿攻撃がエグい…「目に見えない攻撃」を繰り出す人「6パターン」
プレジデントオンライン / 2024年7月16日 15時15分
-
5夏本番となり職場や電車内などで発生する「ニオイ問題」 揉めるぐらいなら我慢したほうがいいのか、解決策は「ない」という現実
NEWSポストセブン / 2024年7月16日 16時15分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください











