「喫煙率が下がっても肺がんが増えているからタバコは悪くない」は大間違い…多くの人が知らない喫煙のリスク
プレジデントオンライン / 2024年6月19日 9時15分
■喫煙者は4〜5倍も肺がんになりやすい
日本人の部位別がん死亡者数の第1位は、肺がんです。肺がんになりたくない、肺がんで死にたくないのであれば、肺がんの原因について正確な情報を知っておいたほうがいいと思います。
肺がんの原因はさまざまですが、もっとも有名なのは喫煙です。もちろん、タバコを吸わなくても肺がんになることはありますし、タバコを吸っていたからといって必ずしも肺がんになるわけではありません。でも、タバコを吸っていると、吸わない場合に比べて、肺がんになりやすくなることは確実です。喫煙の影響の大きさは肺がんのタイプ(組織型)によって異なりますが、日本人の場合、男性喫煙者は非喫煙者に比べて4〜5倍、女性喫煙者は約3倍も肺がんになりやすいのです。
2021年に発表された研究によれば、日本人男性集団において全肺がんの約60%は喫煙が原因です(※1)。喫煙が肺がんのリスク因子であることは、喫煙者と非喫煙者を比較した国内外のさまざまな研究で再現性がよく示されており、専門家の間で議論はありません。ところが、インターネット上では、なぜか喫煙と肺がんの関連を否定するデマが広まっています。
※1 Burden of cancer attributable to tobacco smoke in Japan in 2015
■喫煙率が下がっても肺がんが増えた理由
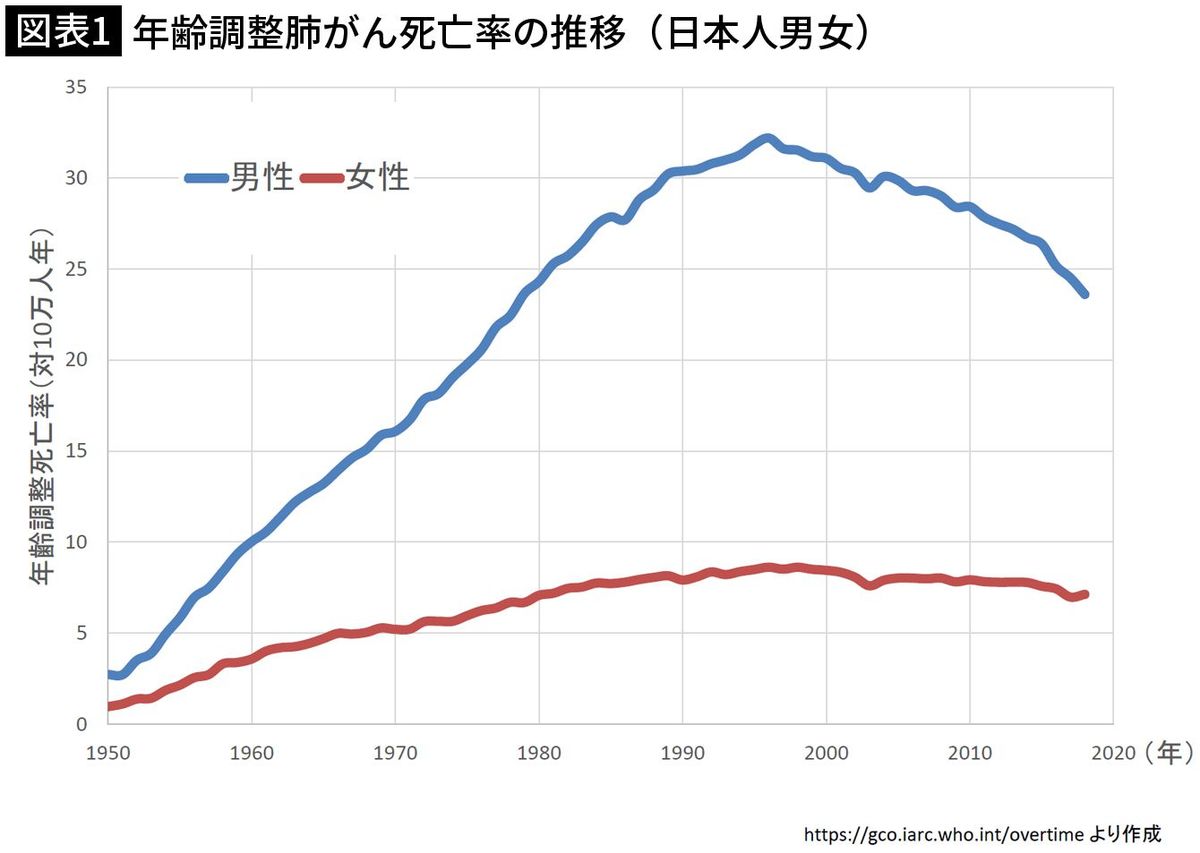
喫煙と肺がんの関連を否定するデマの中で特に多いのが「喫煙率が下がっているのに肺がんが増えているので、タバコと肺がんの因果関係は疑わしい」というもの。こうしたデマに騙されないために知っておくべきポイントは、高齢化とタイムラグです。肺がん死亡者数や年齢調整をしていない粗死亡率が増加しているのは事実ですが、その主因は肺がんの罹患率も死亡率も高い高齢者の人口が増えているためです。
高齢化の影響を取り除いた「肺がんの年齢調整死亡率」を見ると、1990年代をピークに減少しています。日本人男性の喫煙率のピークが1960年代ですから、喫煙率が減少して約30年経って肺がん死亡率が減り始めたことになります。タバコの煙に含まれる有害物質が肺の細胞にダメージを与え、がん細胞が発生し、がん組織が大きくなって死亡に至るまでには、そのくらいの時間がかかるので計算は合います。
喫煙は、この他にも喉頭がんや舌がんなどのさまざまながん、心筋梗塞や脳血管障害や慢性閉塞性肺疾患(COPD)といった病気の原因にもなります。健康のことだけを考えればタバコを吸わないのが最善です。とはいえ、人は健康のためだけに生きているのではありません。喫煙のリスクを正確に知った上で、タバコを吸うという自己決定権も尊重されるべきです。
■「受動喫煙」のリスクにも注意が必要
ただし、受動喫煙には注意が必要です。受動喫煙とは、タバコを吸わない人が他人のタバコの煙を吸い込むことによって健康被害を受けることを指します。さまざまなリスクを承知の上で喫煙することを選択する人がいてもいいのですが、喫煙しない他人に煙を吸わせてリスクを負わせてはいけません。
能動喫煙ほどではないですが、受動喫煙も肺がんのリスクを1.2~1.3倍ほど上げます。また、他のがんや心血管障害といった疾患のリスクも上げます。さらに受動喫煙は、1歳未満の赤ちゃんが突然亡くなる「乳幼児突然死症候群(SIDS)」のリスク増加と関連することがわかっています。なお、自分で吸うよりも受動喫煙のほうが害が大きいという説をときに聞きますが、誤りです。喫煙者自身も副流煙を吸っており、その影響を受けています。
受動喫煙の防止のため、現在の病院はほとんどが施設内禁煙です。個人的には、しっかり分煙できていれば病院に喫煙所があってもよいと考えます。たとえば、タバコを一服することが何よりの楽しみであった方ががんになり、闘病中は努力して禁煙を続けたものの治療の甲斐なく進行して終末期を迎えた場合に「最後に1本でいいからタバコを吸いたい」と希望されたら、その願いを叶えたいと思うのが人情ではないでしょうか。しかし、過去に不十分な分煙やマナーの悪い喫煙者が問題となっていたことを考えると、現状の全面禁煙もやむを得ないかもしれません。

■放射性の希ガス・ラドンと高気密住宅
さて、喫煙および受動喫煙をしていなくても、肺がんになることはあります。日本人女性は喫煙率が低く、よって日本人女性の肺がんのうちタバコが原因である割合も低く、先述の研究では20%弱程度です。では、何がリスクになっているのでしょうか。
喫煙ほどの大きな影響はありませんが、ほかにも肺がんのリスク因子はいくつか知られています(※2)。喫煙率はどんどん下がってきていますから、男性においても将来はこうした喫煙以外のリスク因子の重要性が増すと考えられます。
海外でよく問題視されているのが、ラドンです。ラドンは自然界に存在する放射性の希ガスで、土やコンクリートから放出され、気密性の高い屋内で濃縮されます。WHOによると全肺がんの3~14%がラドンによると推計されています(※3)。アメリカ合衆国では喫煙についで肺がんの原因の第2位とされている一方、木造建築が多く建物の気密性も高くなかった日本ではあまりラドンは問題にされていませんでした。高気密住宅が普及している現代では、何らかの対策が必要になるかもしれません。
※2 Lung cancer in never smokers: disease characteristics and risk factors
※3 WHO「Radon」
■煙や大気汚染なども肺がんの原因に
そのほかにも調理時に熱せられた油、石炭や木材といった非固形燃料から発生する煙も、肺がんのリスクになります。日本ではあまり関係ないかもしれませんが、調理時にはしっかりと換気扇を回しておきましょう。原則として、煙を吸い込むことは肺がんのリスクになり得るとみなしたほうがいいでしょう。めずらしいところでは、蚊取り線香が肺がんのリスク因子となる可能性があるという研究があります(※4)。
屋外の大気汚染も、肺がんのリスク因子であることが知られています。日本における研究では、WHOのガイドライン値を超えたPM2.5(直径2.5µm未満の微小粒子状物質)の曝露が原因の肺がんは、男女ともに10%弱と推計されました(※5)。喫煙への曝露は個人の努力である程度は避けられるのに対し、大気汚染を避けるのは困難です。そのため、公的な規制が必要になります。
また、アスベスト、飲料水中のヒ素、感染症(ヒト免疫不全ウイルス、ヒトパピローマウイルス、結核菌など)、糖尿病などもリスクになります。そして遺伝も肺がんのリスクに関与します。家族に肺がん患者がいる場合、そのリスクは高まる傾向があります。
※4 Exposure to mosquito coil smoke may be a risk factor for lung cancer in Taiwan
※5 国立がん研究センター がん対策研究所「大気汚染(PM2.5)に起因するがんの割合|現在までの成果|日本人におけるがんの原因の寄与度推計(JAPAN PAF プロジェクト)」
■喫煙者の肺がんリスクを高めるサプリ
一方、食事と肺がんの関係はあまり強くないようです。ただし、赤肉や加工肉、アルコールの摂取、果物・野菜の摂取不足は肺がんのリスクを高める可能性があります。

また、興味深い研究として、βカロテンのサプリメントが喫煙者の肺がんリスクを高めることを示したランダム化比較試験があります(※6)。もともとは食事からβカロテンを多く摂取している人に肺がんが少ないという観察研究があり、βカロテンには強力な抗酸化作用があることから、がん予防に役立つのではないかと期待されて開始された研究です。
フィンランド南西部の約3万人の喫煙者(男性、50~69歳)を、〈βカロテンのサプリメントを摂取する群〉と〈プラセボ(偽薬)を摂取する群〉にランダムに振り分け、5~8年間かけて追跡すると、βカロテンを摂取した群のほうがプラセボ群に比べて肺がん発生率が18%も高いことが示されました。
βカロテンをサプリメントで摂取すると、食事からの摂取と違ってリスクがある理由は明確にはわかっていません。ただ、βカロテンを多く含む食品は他のビタミンやミネラルや食物繊維などの栄養素も含んでおり、単純にβカロテンを補充するサプリメントとは異なります。前回の記事に書きましたが「ギュッと凝縮」されたサプリメントには、通常の食品にない未知のリスクがあるかもしれません。
※6 The effect of vitamin E and beta carotene on the incidence of lung cancer and other cancers in male smokers
■早期発見・早期治療のための検診も重要
こうしたリスク因子を排除しても肺がんになることはありますし、遺伝というリスク因子はなくせません。そのため早期発見・早期治療のための検診も重要な肺がん対策です。肺がん検診は、厚生労働省が推奨している5種類のがん検診の一つ。40歳以上を対象に、年1回の胸部X線検査が推奨されています。50歳以上で喫煙指数(1日の喫煙本数×喫煙年数)が600以上の人は喀痰細胞診を併用します。
さらに自費ですが、胸部CT検査による検診なら、より小さな肺がんを発見できる可能性があります。日本人において胸部CT検査が肺がん死亡率を下げるかどうかは証拠不十分で、公的には推奨されていません。しかし海外の複数の研究で、ハイリスク者に対する胸部CT検査が肺がん死亡率を下げることが示されています(※7)。喫煙者、かつて喫煙していた人は胸部CT検査を検討してもいいかもしれません。ただし、検診には一定の割合で偽陽性や過剰診断といった害が生じます。
偽陽性とは、実際にはがんではないのに検査結果が陽性になることです。CTによる肺がん検診において小さな肺結節はよく見つかりますが、ほとんどは肺がんではありません。しかし、結節が見つかったら経過観察や追加検査を受ける必要が生じ、心理的なストレスや放射線被ばくを伴います。さらに気管支鏡や胸腔鏡を用いた生検など、痛みや出血を伴う侵襲的な検査が必要になることもあるのです。
もう一つの過剰診断とは、治療しなくても問題ない病気を診断することです。がんはすべて進行し、命を脅かすと考えられがちですが、無症状で見つかったがんのうち、何割かは進行しないことが知られています。報告によっても差がありますが、肺がん検診ではおおむね20%ぐらいが過剰診断です。
※7 Lung Cancer Screening with Low-Dose CT in Smokers: A Systematic Review and Meta-Analysis
■禁煙を始めるのに遅すぎることはない
また肺がん検診で早期発見はできても、肺がん自体を予防することはできません。肺がんによって死亡するリスクを下げるには禁煙の重要性がもっとも高く、検診の重要性は低いといえます。
現在喫煙していても、禁煙すれば、肺がんやそのほかの喫煙に関連する疾患のリスクは下がります。禁煙がもたらす利益については多くの研究がありますが、一例として最新の系統的レビューによると、肺がんによる死亡率は禁煙期間によって異なり、喫煙している人と比べて禁煙期間が10年未満の人の相対リスクは0.64、10〜20年の人は0.33、20年以上の場合は0.16でした(※8)。どれくらいの期間・頻度で喫煙していても、より早期からの、より長期間の禁煙は肺がんによる死亡率の低下と関連しています。
最後に、検診は症状のない人が受けるものです。咳、痰(とくに血痰)、胸の痛みなどの肺がんを疑う症状がある場合は速やかに医療機関を受診しましょう。そして、もしも肺がんと診断されたら主治医とよく相談してください。肺がんの治療法は進歩しています。組織型、進行度や全身状態によって、手術、放射線治療、抗がん剤治療、免疫療法を組み合わせます。みなさんが正確な情報に基づいて最適な判断を下せることを願っています。
※8 Impact of smoking cessation duration on lung cancer mortality: A systematic review and meta-analysis
----------
内科医
医学部を卒業後、大学病院勤務、大学院などを経て、現在は福岡県の市中病院に勤務。診療のかたわら、インターネット上で医療・健康情報の見極め方を発信している。ハンドルネームは、NATROM(なとろむ)。著書に『新装版「ニセ医学」に騙されないために』『最善の健康法』(ともに内外出版社)、共著書に『今日から使える薬局栄養指導Q&A』(金芳堂)がある。
----------
(内科医 名取 宏)
外部リンク
この記事に関連するニュース
-
【がん治療】部位、進行度、年齢などによっては“治療がかえって悪影響を及ぼす”可能性 “がん発見のショック”が寿命に悪影響を与える懸念も
NEWSポストセブン / 2024年6月22日 11時13分
-
アストラゼネカ、全国がん登録情報(匿名化情報)を活用し全国規模で肺がんの発見経緯ごとの予後に着目した日本初の研究 J-Pathway研究を開始
PR TIMES / 2024年6月19日 17時45分
-
「食生活のせい」「家系のせい」と決めつけないで…がんができる「最大の要因」とは【医師が解説】
THE GOLD ONLINE(ゴールドオンライン) / 2024年6月19日 10時0分
-
和田秀樹「“真犯人”は警察、行政、建設業者の可能性大」…タバコ喫煙率激減したのに肺がん死増加の背景
プレジデントオンライン / 2024年6月14日 6時15分
-
【中部大学】若年層の約7割が将来肺がん検診を受ける意思があることが調査で判明--肺がんによる死亡者を減らすため、さらなる教育も必要とわかる--
Digital PR Platform / 2024年6月7日 20時5分
ランキング
-
1Q. 納豆をより健康的に食べるには、どのような食べ合わせがおすすめですか? 【管理栄養士が解説】
オールアバウト / 2024年7月2日 20時45分
-
2洗濯用洗剤、計量せず詰め替えパウチから注ぐ人がいるって本当!? メーカー「目分量はNG、原液こぼすと洗濯機が傷むことも」
まいどなニュース / 2024年7月1日 11時44分
-
318÷0=?物議を醸した小3の宿題に東大生が反応。「教員の力不足」「思考力を磨く良問」などの声
日刊SPA! / 2024年6月30日 15時52分
-
4藤井聡太“八冠再独占”への道 最大の難関は伊藤匠・新叡王への挑戦権獲得、トーナメントでの4連勝が必須
NEWSポストセブン / 2024年7月3日 7時15分
-
5訪日観光客がSNSには決して出さない「日本」への本音 「日本で暮らすことは不可能」「便利に見えて役立たない」と感じた理由
NEWSポストセブン / 2024年7月1日 16時15分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください