「朝引きの新鮮な鶏肉」がむしろ危険…食中毒の専門家が「鶏肉の生食はリスクが大きい」と訴えるワケ
プレジデントオンライン / 2024年9月2日 8時15分
※本稿は、小島正美、山﨑毅『食の安全の落とし穴』(女子栄養大学出版部)の一部を再編集したものです。
■細菌性の食中毒では“カンピロバクター”が一番多い
近年、食中毒の発生件数が多い原因病原体として、アニサキス・ノロウイルスに次いでカンピロバクターが報告されている(厚生労働省食中毒統計)。
一方で、腸管出血性大腸菌(O157など)のほうがマスコミ報道で目立つが、これは、死亡事例が発生することにより、重篤度・インパクトが大きいからだ(特にカンピロバクターは死亡例の報告がほとんどないため、名前すら聞いたことがないというかたもいるかもしれない)。
しかし、健康被害の頻度からいうとカンピロバクターによる食中毒リスクのほうが大きいと言えるだろう。カンピロバクターによる食品汚染と食中毒がなかなか制御できていないのには何か理由がありそうだ。
今回、カンピロバクターに関して研究をされておられる中村寛海先生に、カンピロバクターの特徴とそのリスク低減策についてお話しいただいた。
――厚生労働省の統計報告を見ると、カンピロバクターによる食中毒が国内でよく発生しているようですが、主な原因は何でしょうか?
そうですね。食中毒の全体の件数では、今アニサキスが多いのですが、細菌性食中毒に限ると、ここ20年ぐらいはカンピロバクターの件数が一番多い状況です。
1件あたりの患者数はそれほど多くないのですが、小規模な飲食店で、鶏肉の生食、あるいは加熱不十分な鶏肉を食べる、というのが、ほとんどの原因です。それが減らない理由は結局、鶏肉のほうからのアプローチがとても難しいんですね。
■鶏からカンピロバクターはなくせない
――市販の鶏肉からカンピロバクター汚染をなくすことが困難ということですか?
そうなんです。カンピロバクターはもともと鶏が消化管に持っている菌で、鶏に病気を起こすわけでもないので、ブロイラーを飼ってから、鶏肉の生産・流通に関わっているかたがたにとって、あまり痛手がなく、特に対策は必要とされないわけです。
これがもしサルモネラだったら、鶏にも病気を起こすことがあるので、鶏がサルモネラ症にならないようにワクチンが開発されます。
しかし、カンピロバクターは鶏自身に害を及ぼさない菌ですし、そのまま流通しても、お肉として品質も低下せず、何の問題も起こりません。
ただ、鶏は消化管にカンピロバクターを保菌しているので、食鳥肉の処理過程において菌が漏れ出して、処理場内で交差してまわりの食肉を汚染してしまい、市場に出回る頃には、カンピロバクターがかなりの量ついているということです。
――なるほど。そうなると「鳥刺しは大丈夫か?」となりますね。
はい。市販の鶏肉の場合、基本的には生食用はなく、全て加熱用のはずですが、「朝びき」(早朝に鶏を処理し、その日のうちに流通・販売されるお肉)した新鮮な鶏を刺身で食べたい、という消費者側の要望もあり、店側もそれに応じて提供するという構図があるようです。
■新鮮な鶏肉が“安全”とは言えないワケ
――鶏肉でも新鮮なものであれば、カンピロバクターの汚染は少なく安全では?
「新鮮=安全」ではありません。カンピロバクターは発育に酸素濃度5~10%の環境を必要とする微好気性菌であり、空気環境下では徐々に死滅しますので、むしろ新鮮な鶏肉のほうが食中毒のリスクは高いと考えられます。新鮮な鶏肉の鳥刺しは、カンピロバクター食中毒の主要な原因食品なのです。

――よく消費者のかたから聞くコメントとして、「高級割烹なら鳥刺しでも安全と言われました。あと宮崎の地鶏料理店で鳥刺しを結構食べたのですが、特に食中毒症状は出ませんでした」というのがあるようです。カンピロバクター・フリーの鶏肉を仕入れられるのでしょうか?
日本国内において、カンピロバクター・フリーの鶏肉は製造されていません。鶏肉は全て加熱用として流通しています。
ただ、鹿児島や宮崎など一部の地域においては、生食用食鳥肉の衛生基準が設定されていますので、これらの基準をクリアした「鳥刺し」が流通・販売されています(詳しくは後述します)。
「新鮮」・「朝びき」などと宣伝していると、お魚や野菜と同じイメージで安全だと思われるのでしょうが、実際は逆で、新鮮な鶏肉ほどカンピロバクターによる食中毒のリスクは大きいんですね。
カンピロバクターは加熱や冷凍には弱いので、たとえばブラジル産などの一旦、冷凍している鶏肉のほうが生の状態で菌が死んでいたりします。
ですので、鶏肉のカンピロバクター汚染を減らすために冷凍処理が検討されているくらい、冷凍には弱い菌です。ただし、鶏肉を冷凍すれば鳥刺しが安全という意味ではありません。
■“鶏にあたった”は圧倒的に飲食店で起きている
――一般消費者は、市販の鶏肉にカンピロバクターがついていることをご存じないかたが多いかもしれません。鶏肉は加熱すればよい、くらいのイメージでしょうか。
一般消費者の場合、調理の段階で二次的に汚染することもあり、家庭内での食中毒はおそらくそのパターンが多いと思います。鶏肉を買ってきて生で食べるかたは珍しく、ほとんどが加熱調理しておられると思います。
実際は、圧倒的に飲食店での食中毒が多いのが現状で、外食の際に、「朝びき」の地鶏や銘柄鶏がコースの最初に刺身などで出てくることもあるため、外で生の鶏肉を食べることに対して、特に若い世代の人たちは抵抗がない印象です。たとえ食中毒になって下痢をしたとしても、またそれを食べに行ったりするのでしょうね。さらには、生の鶏肉を販売・提供してはいけないという法的な強制力もないので、食品衛生監視員さんも指導が難しいところではないかと思います。
■減少傾向だった「カンピロバクター食中毒」が増えている
――やはり新鮮な鶏肉がお店の売りになるんでしょうね。
そうですね。やはり鳥刺しなどの人気が根強くあるのだと思います。
牛の生レバー禁止で減少した分がまた上昇に転じたのは、牛の生レバーが食べられなくなったため、鶏のレバーを生で食べたいとか、豚のレバーを生で食べたいとなったのではないかと……。
なお豚の生レバーは豚肉の生食とともに、その後の2015年に販売・提供禁止になっています。
図表1のグラフは2009〜2023年までの食中毒統計から、カンピロバクターの食中毒の事件数(上)と患者数(下)の推移を示しています。
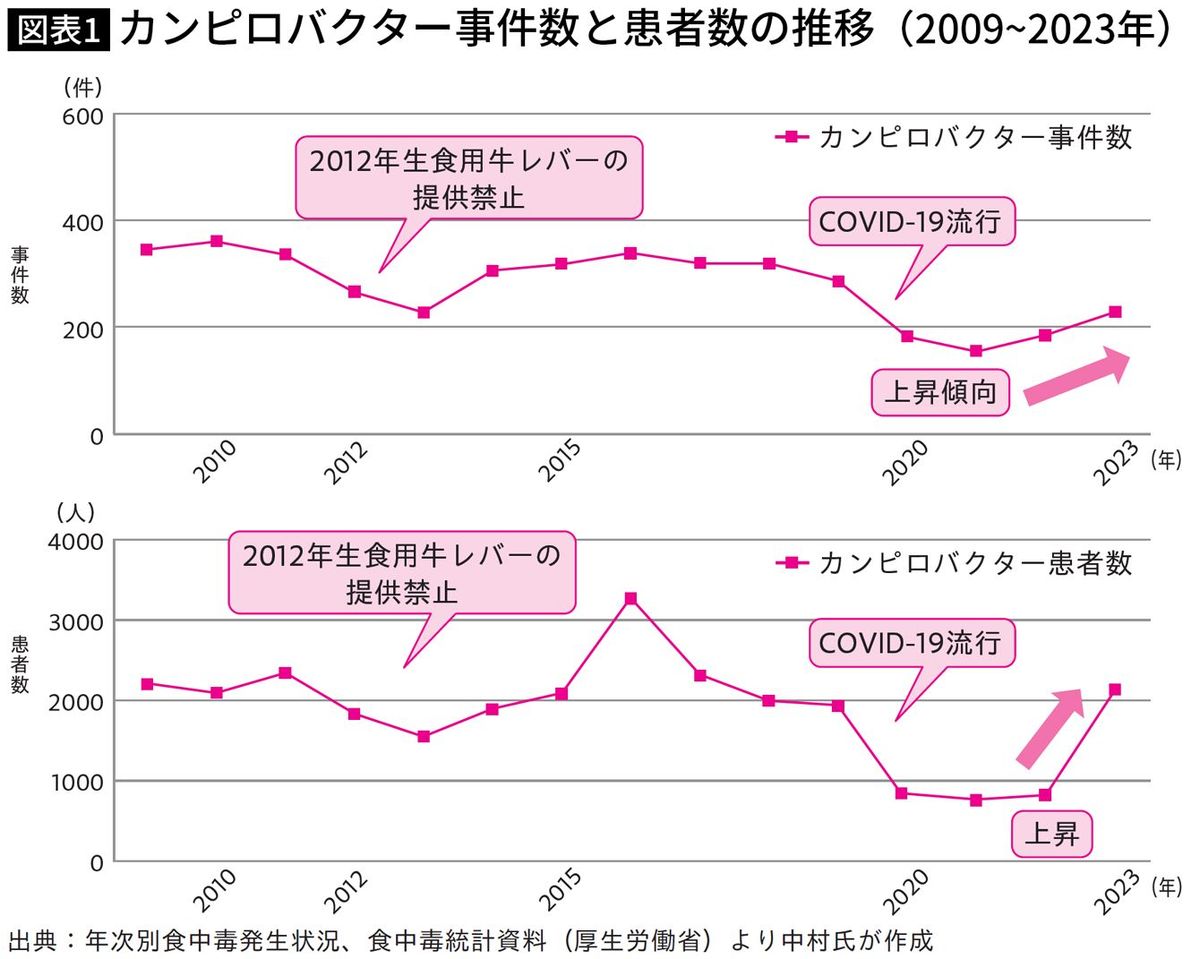
2009年には年間300件で、2000人くらいの患者数がありました。
そこから多少増減しながらも、大体年間事件数は200〜400件、患者数は2000〜3000人ぐらいで推移していたのですが、2012年に牛の生レバーの提供が禁止になって、いずれも少し減少したのです。
腸管出血性大腸菌(EHEC)では、他の要因もあって牛の生レバーの提供を禁止しても届出数や患者数に減少は認められませんでした。
カンピロバクターの場合は、この牛の生レバーの提供禁止によって、事件数および患者数に減少が見られたのです。しかし、その後また元の事件数および患者数に戻ってしまいました。
その後は新型コロナウイルス感染症の流行で外食ができなくなって、2019〜2020年にかけて下がったものの、現在はまた上昇基調にあります。
■市販の鶏肉がほとんど菌に汚染されているワケ
――市販の鶏肉のカンピロバクター汚染率はどのくらいなのでしょうか? またカット野菜などで通常行われる次亜塩素酸水による殺菌処理をしないのでしょうか?
小売店での市販の国産鶏肉のカンピロバクター汚染率は食品安全委員会の評価書によると32%~96%(中央値75%)です。
増菌培養をしない定量試験(菌の汚染菌数を測定する試験)でも、40%から50%は検出されます。一部の鶏肉(10%以下)では1gあたり1000CFUを超える高い菌数となっています。
食鳥処理場では処理工程で通常次亜塩素酸ナトリウムなどによる殺菌処理を行っていますが、次亜塩素酸ナトリウムは食鳥肉などの有機物の存在で殺菌効果が著しく低下することが知られています。食肉処理場での殺菌処理が検討されているのですが、油脂などの存在で実効性が低く、対策は難航しています。電解水、亜塩素酸水なども食鳥処理場での使用が検討されています。
■なぜカンピロバクターが検出されても回収されないのか
――市販の鶏肉にカンピロバクターの汚染が多いことはわかりましたが、なぜ販売前に細菌検査をしないのでしょうか?
鶏は消化管にカンピロバクターを保菌しています。サルモネラ同様、生の鶏肉を検査するとカンピロバクターは高率で検出されます。
加熱調理なしで喫食する食品(総菜など)で腸管出血性大腸菌が検出されると食品衛生法違反とされ回収の対象になる場合がありますが、生の食肉の検査を実施してカンピロバクターやサルモネラが検出されても、市場から回収されることはありません。
カンピロバクター検査には少なくとも3~4日程度の日数が必要とされるため、実際には販売前に鶏肉の検査を実施しても検査結果が出るまでに消費期限を過ぎてしまいます。
私たちが実施している市販鶏肉の細菌検査は、販売されている鶏肉そのものの安全性の確認というよりは、適正な食品が流通・販売されているかどうかの抜き打ちチェックというイメージです。
■カンピロバクター汚染をゼロにすることは不可能
――食品を生産・加工・販売する事業者にはHACCPが義務付けられたはずなのに、なぜまだカンピロバクターに汚染した鶏肉が流通しているのでしょうか?
先ほども申し上げましたが、鶏は消化管にカンピロバクターを保菌しており、食鳥処理の段階での汚染により、鶏肉のカンピロバクター汚染が拡大していると考えられています。そのエビデンスは図表2の通りです。
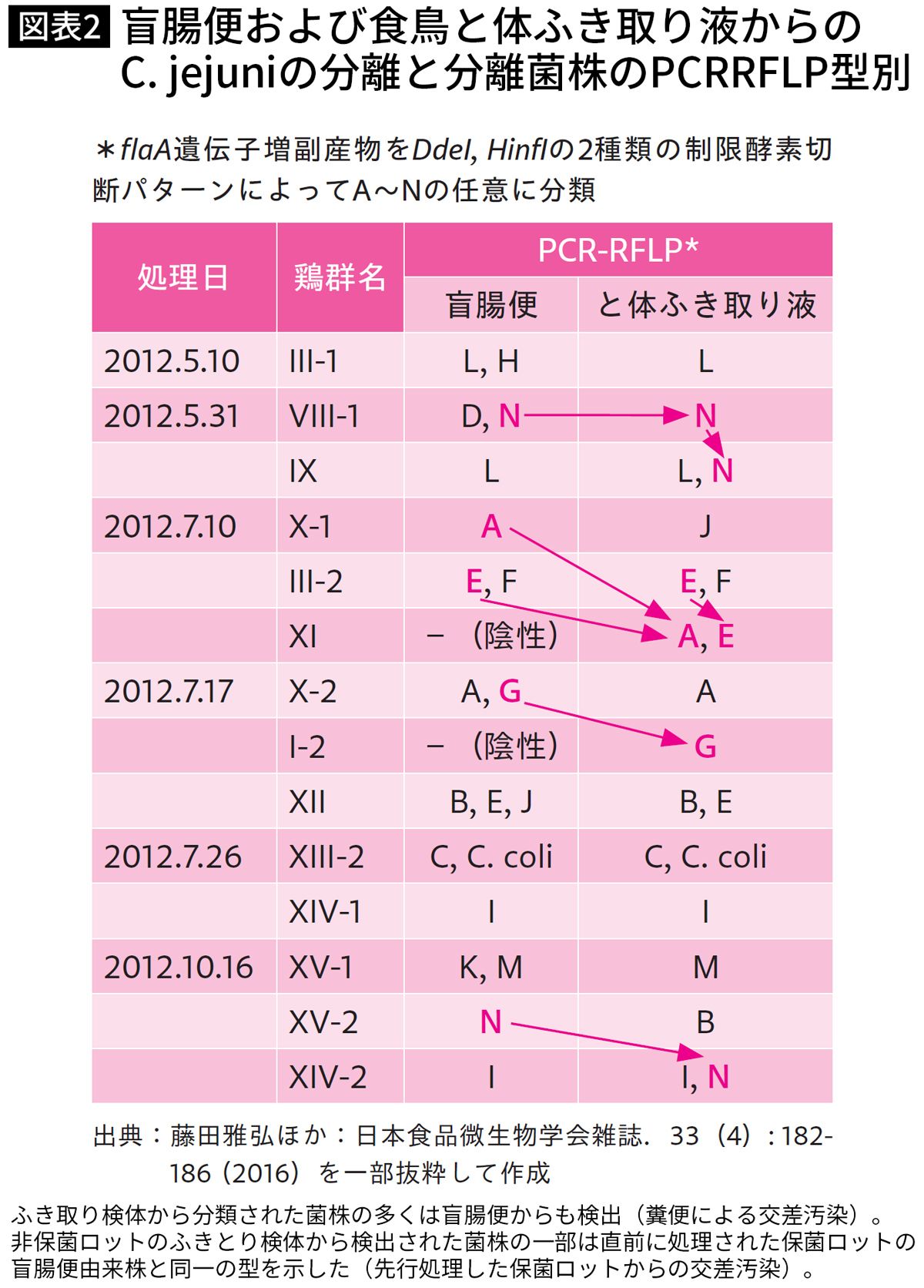
食鳥処理場において、食鳥の「盲腸便」ならびに「と体ふき取り液」から検出されるカンピロバクターの遺伝子型を調べたところ、2012年7月10日に処理された食鳥の「Ⅺ」鶏群は「盲腸便」がカンピロバクター陰性でした。
にもかかわらず、「と体ふき取り液」では、同日直前に処理された「X−1」鶏群の盲腸便からの「ジェジュニ A型」と「III−2」鶏群の盲腸便からの「ジェジュニ E型」が検出されており、明らかな二次汚染が起こっていました(2012年7月17日の「X−2」鶏群と「I−2」鶏群も同様)

食鳥処理場では次亜塩素酸ナトリウム等で殺菌・消毒が実施されているものの、内臓を摘出する段階で食鳥肉の汚染を防ぐことは難しく、これらのカンピロバクター汚染をゼロにすることはほぼ不可能です。
――やはり消費者側が家庭での調理でカンピロバクター対策を講じることが必須のようですね。しかし、過去に鶏肉をしっかり加熱調理してサラダを付け合わせて食べたところ、カンピロバクターの食中毒になってしまいました。手洗いもきちんとしたのに、どこから汚染したのでしょうか?
学校給食でのケースと同様に、生の鶏肉を処理したまな板や包丁でサラダの具材を切ったり、生の鶏肉を触った手でサラダを盛り付けたり、鶏肉から出るドリップがサラダに混入した可能性があります。
こうした二次汚染がカンピロバクター食中毒の原因のひとつであり、調理過程における汚染対策は食中毒の予防にたいへん重要です。
----------
大阪健康安全基盤研究所 主幹研究員
大阪府生まれ。1996年大阪市立環境科学研究所研究員。2009年同研究所研究主任。2017年地方独立行政法人大阪健康安全基盤研究所主任研究員。2020年より現職。専門は食品細菌学。
----------
----------
NPO食の安全と安心を科学する会(SFSS)理事長
1960年広島市生まれ。83年東京大学農学部卒業、85年同大学院修了。同年湧永製薬入社、6年間米国にてサプリメントR&Dに従事。99年獣医学博士号取得(東京大学)。2011年NPO法人食の安全と安心を科学する会(SFSS)を創立、理事長に就任。
----------
----------
食品安全情報ネットワーク共同代表
1951年愛知県犬山市生まれ。愛知県立大学卒業後、毎日新聞社入社。松本支局などを経て東京本社生活報道部に所属、食や健康・医療・環境問題を担当。2018年退職。食生活ジャーナリストの会(JFJ)前代表。現在、食品安全情報ネットワーク共同代表。主な著書は『フェイクを見抜く』(共著、ウェッジ)など多数。
----------
(大阪健康安全基盤研究所 主幹研究員 中村 寛海、NPO食の安全と安心を科学する会(SFSS)理事長 山﨑 毅、食品安全情報ネットワーク共同代表 小島 正美)
外部リンク
この記事に関連するニュース
-
カキにあたらない方法は?生食用と加熱用の違いは? カキにまつわる疑問【みんなのハテナ】
KSB瀬戸内海放送 / 2025年1月9日 17時36分
-
沖縄県宜野湾市の飲食店で食中毒 鶏レバー食べた10人に下痢や発熱 カンピロバクター検出
沖縄タイムス+プラス / 2025年1月2日 14時32分
-
沖縄・竹富町の居酒屋で食中毒12人 ノロウイルス検出
沖縄タイムス+プラス / 2024年12月31日 14時59分
-
「ノロウイルス食中毒」おう吐に腹痛、つらすぎる激ヤバ症状 「4つの原則」守るだけで予防できる
J-CASTニュース / 2024年12月30日 16時0分
-
【クリスマス】鶏肉の調理時は「カンピロバクター」に注意 食中毒防ぐ5つのポイント
オトナンサー / 2024年12月24日 9時10分
ランキング
-
1賞味期限「2年前」のゼリーを販売か…… 人気スーパーが謝罪「深くお詫び」 回収に協力呼びかけ
ねとらぼ / 2025年1月15日 7時30分
-
2「室内寒暖差がつらい…」その要因と対策が明らかに! - 三菱電機が紹介
マイナビニュース / 2025年1月14日 16時10分
-
3芸能人なぜ呼び捨て?「日本語呼び方ルール」の謎 日鉄会長の「バイデン呼び」は実際に失礼なのか
東洋経済オンライン / 2025年1月15日 9時20分
-
4バイトをしているコンビニでは廃棄商品の持ち帰りは禁止されています。もう捨てる商品なのになぜダメなのでしょうか? 捨てるほうがもったいない気がします。
ファイナンシャルフィールド / 2025年1月14日 5時0分
-
5靴下真っ黒で徘徊…87歳老母が冷凍庫に隠していた「うなぎパック50個」の賞味期限を知った50代娘の切なさ
プレジデントオンライン / 2025年1月15日 10時15分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください










