57歳で「心臓病」になった医師の実践アドバイス
プレジデントオンライン / 2020年2月5日 15時15分
■大量の冷や汗、胸部圧迫感
前日までニコニコ談笑していた人が翌朝、起きてこない、出張先で倒れた――など「突然死」の85%は、心筋梗塞や致死的な不整脈をはじめとする心臓の病気が原因です。
急な胸の痛みなど典型的な症状で見つかるのは心血管疾患の一部で、意外に肩こりや背中の痛み、腹痛や吐き気、あるいは突然の熱感や冷や汗、奥歯の痛みなどで発覚することがあります。ある程度の年齢になったら、こうした症状についても注意が必要です。医局にいた時代に当時の教授が「へそから上の痛みは、必ず心臓を疑え」と口をすっぱくしていましたが、その通りだと思います。
普段とは異なる異変に気がついたら、一刻も早く循環器内科や心臓血管外科を受診し、必要があれば手術に踏み切るべきです。
私自身は57歳の2004年12月6日の早朝に、不安定狭心症の発作を起こしました。朝7時10分ごろにトイレに立ったら突然、経験したことがない大量の冷や汗が出たのです。
「あれ?」と思っていると胸部圧迫感も出てきました。これは心臓だと思い、知己の心臓血管外科医の南淵明宏氏に電話をして家人とタクシーを飛ばしました。それまで全くの健康体で降圧剤すら飲んでいませんでしたからね。後から思えば前日に都内で講演会に出席した際に「何かいつもよりキツいなぁ、年かなぁ」とは感じていたのですが、本当に突然のことでした。
病院に到着して超音波(エコー)で見ると、左心室(左のポンプ)が動いていません。3本の冠動脈のうち真ん中の「左前下行枝」が詰まっていたので、すぐにステント術となりました。
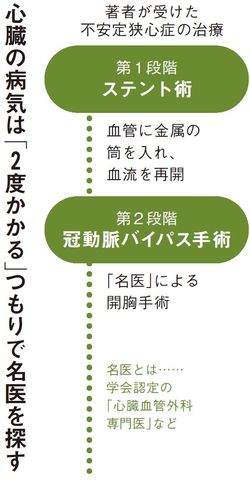
ステントはステンレスなどでできている金属の筒で、詰まっていた血管を押し開いた後に設置し、血流を再開通させる医療器具です。緊急時のその場しのぎという意味もありますから、私自身も南淵医師から「何年かすれば、また動脈が詰まることがありますから、心臓血管外科でバイパス手術が必要になります」と警告されました。
実際、8年後の12年12月22日に再び胸痛に襲われたあげく、開胸して冠動脈バイパス術を受けています。手術時間は8時間に及びましたが、その後は本当に快適です。
私は最初から南淵医師をあてにしていたので、あえて救急車を呼びませんでした。一刻一秒を争う事態ですから救急車を呼ぶという選択は間違いではありません。しかし、搬送先を自分で選べないデメリットがあります。
まして日本胸部外科学会、日本心臓血管外科学会、日本血管外科学会の3学会が共同で認定する「心臓血管外科専門医」は、19年7月現在、2214名のみです。全国におよそ32万人いる医師のうちの0.7%にすぎません。さらに、心臓手術実績が年間100例以上ある施設は限られ、そこに搬送されるケースはまず稀です。
■最低でも1日1リットルを飲むべし
したがって現実には緊急搬送先でステント術を受けた後、一生モノのバイパス手術をしてくれる医師と施設を探すことになるでしょう。同窓会名簿の職業欄で「医師」を見つけたら、自宅や勤務先近辺に評判のいい心臓血管外科がないか、さりげなく聞いておくといいと思います。
心筋梗塞の既往や不整脈など心臓に問題がある人が突然死に至るプロセスには「低血糖」「脱水」「過労」「アルコール」が絡んでいます。
特に飲水量が減るこれからの季節は、心臓に何も問題がない方でも脱水の危険があります。心臓に不安があればなおさらで、意識をして起床後の200ミリリットル、就寝前の200ミリリットルを含め、最低でも1日1リットルの水を飲むようにしましょう。
また、飲酒後の入浴は絶対に避けること。アルコールの血圧低下作用に加えて、寒い洗面所と熱い湯の寒暖差で血圧が乱高下し、加齢や動脈硬化で弱っている心臓の動脈に負担がかかります。致命的な心血管疾患で突然死するケースはこうした「ヒートショック」の典型。「飲んだら入浴しない」を徹底してください。
脳血管疾患についてはどうでしょうか。こちらは突然死のリスクが小さい半面、半身不随や寝たきりになりかねない怖さがあります。
一昔前は脳内出血(いわゆる脳溢血)で突然死する例もありましたが、近年は降圧薬や脂質異常症治療薬が普及し血管の劣化が遅くなったせいか、出血性の脳血管疾患はだいぶ減りました。その代わりに一過性の脳梗塞(TIA)や動脈硬化性脳梗塞、心臓にできた血栓(血の塊)が脳血管に飛び、動脈を詰まらせることで生じる心原性脳梗塞など「血流が滞る」脳血管疾患が増えています。現在、日本人の要介護認定の第1位は認知症ですが、第2位はこの脳血管疾患なのです。
■合併症で寝たきりの知人も
朝方にろれつが回らない、半身が痺れるなどの症状があり、昼過ぎに消失する状態が続いたら、脳梗塞のリスクが高まっている証拠。すぐに脳神経内科や脳神経外科を受診しましょう。
高齢化にともない、脳の表面の動脈に生じる脳動脈瘤の破裂で生じるくも膜下出血が増えているといわれています。ただしこの脳動脈瘤については手術に踏み切る、踏み切らない、の判断が難しい面があります。
脳動脈瘤は、脳の表面を走る動脈が枝分かれする箇所にできる血管のコブのことです。成人20人のうち1人に見つかるありふれた疾患で、病院のドル箱になっている脳ドックで指摘されるケースが増えました。
健診センターの医師に「くも膜下出血を防ぐために、予防的クリッピング(コブの根元をクリップで留める手術)を行いましょう」と勧められる人も少なくありません。なにせ、医療は不安産業ですからね。
しかし脳動脈瘤が破裂する確率は、コブの大きさや場所にもよりますが、年間1%未満です。また、万が一くも膜下出血を起こした場合の死亡率は3~4割といわれています。裏を返せば麻痺などの後遺症は残るものの、全体の6~7割が生存するということ。しかもそのうちの半数以上、つまり全体の3分の1は無事に社会復帰を果たしています。
一方、頭蓋骨を切り開いて行うクリッピング術で合併症が生じる確率は、報告にばらつきはあるものの1.9~12%と高率です。
私の知人にもクリッピング術後の合併症で40代で植物状態になり、今も寝たきりという男性がいます。そこまで重度ではなくても、認知機能の低下や生活動作に支障が出るケースは決して珍しくはありません。
喫煙歴や重度の高血圧、家族歴、コブの大きさが7ミリ以上など破裂の条件が揃わない限り、無駄に大きなリスクを取る必要はないと思います。
脳ドックなどで脳動脈瘤の存在がわかった場合は、慌てて手術に踏み切るのではなく、むしろ、くも膜下出血を起こしたときを想定して準備をしておきましょう。
セカンドオピニオンを受けるとでも説明して、脳神経外科あての紹介状(診療情報提供書)と画像検査データを一式、用意してもらってください。できれば自宅用と携帯用の2セットをつくり、家族に説明しておくといいと思います。
幸い脳神経外科の専門医は7933名(19年9月現在)と多く、くも膜下出血や脳梗塞を起こしたときの緊急搬送ネットワークが各地で構築されています。この「情報提供セット」を用意しておけば、万が一の際にすばやく病状を把握して適切な処置をするために役立ちます。
----------
医師
ジャーナリスト。東京慈恵会医科大学卒業。開業医、病院経営、早稲田大学講師、日本女子体育大学助教授などを経て、医療コンサルタントに。著書は『不要なクスリ 無用な手術』など65冊以上。
----------
(医師 富家 孝 構成=井手ゆきえ)
外部リンク
この記事に関連するニュース
-
「下肢静脈瘤」による足のだるさを改善させるには?【日本版「足病医」が足のトラブル解決】
日刊ゲンダイ ヘルスケア / 2024年4月25日 9時26分
-
その食べ方が心臓と血管の病気を引き起こす…最新の論文で報告された「死を招く生活習慣の男女差」
プレジデントオンライン / 2024年4月18日 6時15分
-
上皇陛下の執刀医にして、日本屈指の心臓血管外科医が、超わかりやすく記した、「命を落とすリスクを減らす」暮らしの処方箋
PR TIMES / 2024年4月17日 14時15分
-
若くても「脳ドック」"受けたほうがいい人"の特徴 「どんな病気がわかる?」「費用は?」医師が解説
東洋経済オンライン / 2024年4月7日 11時0分
-
「頭痛を甘く見るな」危ない"警告頭痛"の4大特徴 致死率は40%「くも膜下出血」の前触れとは?
東洋経済オンライン / 2024年4月6日 11時50分
ランキング
-
1ねんきん定期便の見込額に注意!年金から天引きされる4つのお金を知っておこう
オールアバウト / 2024年4月25日 21時20分
-
2お目当ては“ワケあり”商品……半額以下も! 購入客もナゼ? 安さの理由 物価高の家計助かる販売所へ『every.気になる!』
日テレNEWS NNN / 2024年4月25日 17時46分
-
3「乗り心地が良くなってしまうなんて……」日本唯一「カーレーター」の座席が“改善” 惜しむ声続々!?
乗りものニュース / 2024年4月25日 18時12分
-
4【SNSで話題】エアコン冷房「室外機に濡れタオル」で節電になるのか - ダイキンが検証結果を発表
マイナビニュース / 2024年4月25日 9時42分
-
5「いつまでも結婚できない40代男性」の勘違い…高年収でも女性から選ばれない“深刻な原因”
日刊SPA! / 2024年4月25日 11時11分
記事ミッション中・・・
記事にリアクションする
![]()
記事ミッション中・・・
記事にリアクションする

エラーが発生しました
ページを再読み込みして
ください










